Бронхиальная астма: инструментальная и дифференциальная диагностика болезни
2.3. Дифференциальная диагностика астмы
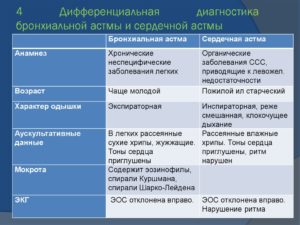
Приступ бронхиальнойастмы необходимо дифференцировать отприступа сердечной астмы,
Воснове которой лежит диффузное поражениеи слабость сердечной мышцы, преимущественнолевого желудочка сердца при митральныхпороках, гипертонии, кардиосклерозе ит.д. Возникающее на этой почве нарушениекровообращения с застойными явлениямив легких лежит в основе притупов сердечнойастмы.
Она развивается обычно по типусмешанной инспираторно-экспираторнойодышки, с выраженным цианозом и другимипроявлениями сердечной недостаточностикровообращения вплоть до отека легких.Возраст таких больных – преимущественнопожилой или старческий.
Эта астма недает острого вздутия легких;сопровождается более или менее обильными,но не сухими, а влажными хрипами, особеннов нижне-задних отделах легких, при нейотделяется не белая, стекловидная,клейкая, а пенистая мокрота, нередкокровянистая, часто содержащая такназываемые “клеткисердечных пороков”( клетки альвеолярного эпителия).Характерна тахикардия, глухие тонысердца, часто ритм галопа, аритмия,смещение границ сердца влево. На ЭКГчасто отклонение электрической осисердца влево, гипертрофия левогожелудочка, признаки ишемии миокарда.Сердечную астму, если она протекает учеловека, не страдающего хроническимбронхитом, пневмосклерозом, эмфиземойлегких и не наслаивается на бронхиальнуюастму ( что бывает), обычно нетруднораспознать.
2.3.2.Дифференциальная диагностика с хроническим обструктивным бронхитом ( в том числе при так называемой хронической обструктивной болезни легких /хобл или хозл/ )
Вотличии от БА при хроническомобструктивном бронхите( ХОБ)сопутствующих аллергических заболеванийкак правило нет, в аллергологическоманамнезе нет указаний на связь одышкис какими – либо аллергенами; одышка и затруднеие дыхания постоянны,не имеют приступообразного характера,усиливаются после физического напряжения,сопровождаются кашлем с выделениеммокроты (кашель прордуктивный мучительныйприступообразный, с трудноотделяемоймокротой, особенно утром и ночью / “гора родила мышь “– Б. Е. Вотчал/,оставляющий после себя на некотороевремя ощущение тяжелого затрудненногодыхания /И.П. Замотаев /));одышкапоявляется при ранее выполняемойфизической нагрузке, перемене температурывдыхаемого воздуха ( при переходе изтеплого помещения на холод ) ;одышка также характеризуется затрудненнымвыдохом и изменчивостью в зависимостиот метеоусловий, времени суток, действияна дыхательные пути раздражающихфакторов:“ Деньна день не приходится “ ( Б. Е. Вотчал ).
Аускультативныеизменения в легких:жесткое дыхание с удлиненным выдохом,сухие свистящие, реже жужжащие хрипы,могут выслушиваться на расстоянии.Сухие хрипы следует выявлять, включаяфорсированный выдох, как в положениистоя, так и лежа. И. П.
Замотаев вдифференциальной диагностике ХОБ, БА и застойной сердечной недостаточности( СН) предлагает обращать внимание наособенности выслушиваемы х хрипов:так,при ХОБ обычно хрипы прерывистые в 1фазу дыхания, при БА хрипы слышны напротяжении всего выдоха, при застойнойСН хрипы выслушиваются в конце фазывдоха.
Приисследовании мокроты при БА мокротаслизистая, стекловидная, в ее мазкенаходят спирали Куршмана ( слизь,образующая слепки мелких дыхательныхпутей ), кристаллы Шарко-Лейдена (кристаллизированные ферменты эозинофлов),тогда как при ХОБ они не характерны, амокрота слизисто-гнойная, эозинофилиинет.Рентгенологическиеизменения в легких:приХОБ характерна перибронхиальная ипериавскулярная инфильтрация, “грязные“легочные поля, сетчатый пневмосклероз; приБА – дифузное усиление легочногорисунка, повышенная “пневмотизация “(повышенная прозрачность легочногорисунка – эмфизематизация ).
Вдифференциальной диагностике важноезначение имеет исследование функциивнешнего дыхания: при ХОБобструктивные нарушения вентиляции малообратимые, проба с бронхолитикамичасто отрицательная; у типичных больных ХОБЛ снижение ОФВ1составляет 50-75 мл в год ( в норме половинаэтой величины);/ОФВ1– это объем форсированного выдоха за 1 секунду – интегральный показатель,в норме ОФВ1 равна 75 % ЖЕЛ (жизненная емкость легких –максимальный объем воздуха, которыйчеловек способен выдохнуть вслед замаксимальным вдохом – указывает припрогрессирующем уменьшении на наличиерестриктивных болезней легких); при ХОБ ухудшаются показатели спирометрии МОС 25-75 (или СОС 25-75– средня объемная скорость или максимальная объмная скорость – этоскорость потока форсированного выдохав его середине /т.е.между 25%и 75 % от ФЖЕЛ/;этот показатель иначе обозначают и как максимальныйпоток середины выдоха (МПСВ ),показатель прежде всего отражаетсостояние мелких дыхательных путей,считается не менее информативным, чемОФВ1, при выявлении ранних обструктивныхнарушений,не зависит от усилий пациента .
При БА обструктивные нарушения вентиляции могут быть обратимыми в межприступныйпериод, часто проба с бронхолитикамиположительная( например, после ингаляцииберотека);наибольшуюдиагностическую ценность имеет снижениеОФВ1 и пиковой объемной скорости (ПОС) выдоха– это мощность выдоха, максимальнаяобъемная скорость, которую больнойможет развить при форсированном выдохе; показатель отражает проходимостьдыхательных путей на уровне трахеи икрупных бронхов, зависит от мышечногоусилия пациента;в настоящее время для его определения используется и прибор индивидуальногопользования для контроля эффективностибронхолитической терапии самим пациентом; ФЖЕЛ(форсированная жизненная емкость легких– то же, чо и ЖЕЛ, за исключением того,что дыхание производится с максимальновозможными силой и скоростью) ограничена; отношение ОФВ1/ФЖЕЛ снижено, но, как это уже былоотмечено выше, может повышаться послеингаляции бронхолитиков.
Измененияв крови:в период обострения ХОБ – лейкоцитоз,увеличение СОЭ; приБА -эозинофилия, увеличение СОЭ незакономерно.
Кожныепробы с аллергенами: при ХОБ отрицательные, при БА – частоположительные.
Дляподтверждения диагноза ХОБ важна оценка наличия обострения бронхиальной инфекции( Замотаев И.П., 1996 ).
К минимальным признакам обострения следует отнести:а) появление немотивированной общейслабости;б)озноб, в) усиление кашля;г)появление гнойной мокроты или ее усиление; д)потливость затылка, надплечий, особеннов ночное время ( симптом влажной подушкипо Б.Е.
Вотчалу);е) появление или усиление одышки;ж) субфебрильная температура тела,выявляемая при 2 – часовом термометрировании,или суточные ее колебания в пределахдо 10 градусов при нормальных цифрах. 2.3.3.Дифференциально-диагностическиепризнаки других хронических неспецифическихзаболеваний легких ( ХНЗЛ)
При ряде других хронических заболеваний легких ( диффузныйпневмосклероз, эмфиземалегких,бронхоэктатическаяболезнь,пневмокониозы,особенно силикоз)отмечается нарастающее усилениеодышки,которая носит экспираторный характер, беспокоя больных в состояниипокоя;дыхание у таких больных сопровождаетсямучительным кашлем с трудно отделяемоймокротой, Дифференцируя астматическиеприступы, следует учитывать данныеанамнеза, эффективность предшествующейтерапии, влияние отхождения мокроты навыраженность уд ушья . Знание военным врачем профессиональных болезней необходимо, потому что к нему обращаютсяпорой за медицинской помощью члены семей военнослужащих, а иногда и гражданское население, проживающее в районе дислокации гарнизонов. Довольнораспространены болезни легких,развивающиеся под влиянием длительногоконтакта с пылью растительного (хлопковая, льняная, конопляная, мучная,древесная) или животного ( шерстяная,пуховая) происхождения. Эти болезни называют биссинозом.Болезнь начинается с упорнного сухогокашля, удушья, боли в груди, охриплостиголоса, лихорадки продолжительностьюв 2-3 дня. После перерыва в работеболезненные проявления исчезают. Впонедельник после воскресного отдыхасостояние больного вновь ухудшается. 2.3.4.Дифференциально-диагностическиепризнаки опухоли легкого
Основные клинические симптомы: в отличии от пароксизмов удушья приБА опухолевый процесс вызывает постоянное затруднение дыхания, нередко без кашля, могут быть пароксизмы удушья на вдохе или выдохе.Тип одышки — инспираторная или смешанная.
При аускультации данныемогут отсутствовать; нередко не прослушиваются дыхательные шумы над участком поражения. Характерен рестриктивный тип нарушения легочнойвентиляции. Кожные аллергологическиепробы отрицательные. Бронхологические исследования могут выявить не бронхоспазм, бронхиальную обструкцию,характерные для БА, а сужение просветабронха.
Рентгенологические исследования обнаруживают гомогенное интенсивное затемнение, ателектаз, одностороннийплеврит.Приступы удушья, клиническиподобные БА.наблюда.ются у 3%больных раком легкого(карциноид бронха, бронхиальнаякарцинома,бронхогенный рак.) Прицентральном раке частым симптомом является кашель, сухойили с небольшим количеством мокроты,иногда с прожилками крови, не приносящийо блегчения. Появление крови в мокротесвязано с поверхностным распадом илиизъязвлением опухоли.
Периодическоеповышение температуры тела и появлениесимптомов интоксикации наблюдаютсяпри вторичных воспалительных измененияхв легочной ткани, связанных с окклюзиейбронха и ателектазом ( обтурационнаяпневмония). Боли в грудной клеткевозникают на стороне поражения привовлечении в процесс плевры и развитииателектаза.
Указанные клиническиепроявления совершенно не характерныдля БА. Однако именно этих больныхобычно направляют в терапевтическиеотделения с диагнозом“,бронхиальная астма”,или “астмоидный бронхит “последлительного и безуспешного лечения бронхолитическими препаратами.
Существуюти другие отличительные признакикарциноида:мокрота,откаливаемая такими пациентами во времяприступов удушья или после ихокончания,нередко содержит примесьалой крови. У таких больных сухие хрипылибо совсем не определяются, либо отмечаются только над одним сегментомлегкого, тогда как во время приступаудушья или после его окончания при БА,как известно, сухие хрипы выслушиваются у больных над обоими легкими.
Диагнозкарциноида бронха становится очевиднымтолько после того, как у больного вовремя приступа возникают красно-фиолетовыеили розовые пятна на лице, шее, верхнейполовине туловища. Во всех подобногорода случаях карциноидной опухоли вмоче больных обнаруживают слегкаповышенное содержание 5-оксииндолилуксуснойкислоты.
К сожалению, правильный диагнозв этом периоде болезни уже не можетпомочь больному, так как появлениеприливов указывает на существованиеметастазов опухоли в печень Карциноидбронха следует подозревать у каждогобольного с приступами удушья, возникающимина фоне субфебрильной температуры телаи протекающими с выделением мокроты спримесью крови.
В каждом подобном случаебольной должен быть направлен натщательное бронхологическое исследование,включающее бронхоскопию и бронхографию.2.3.5.Удушье при опухоли средостения.Тяжелаяодышка, преходящая в удушье,-обязательныйпризнак компрессионного синдрома призначительном увеличении лимфатическихузлов средостения.
Одновременно судушьем у этих больных нередко можноувидеть и признаки, указывающие насдпвление верхней полой вены и трахеи:одутловатость лица, цианоз, утолщениешеи, набухлость ее подкожных вен. Иногдана фоне удушья у больного появляютсяприступы коклюшеподобного кашля. Позднеевсех развивается расширение подкожныхвен передней поверхности груди и верхнейконечности.
Компрессионный синдромобусловлен чаще всего растущимилимфатическими узлами средостения припоражении их лимфосаркомой,лимфогранулематозом и метастазами ракаили опухолями других органов средостения.
2.3.6.Удушьепри остром описторхозе или аскаридоземожет наблюдаться в стадии миграциипаразита по кровеносной системе. Аскаридыотносятся к геогельминтам, распространеннымпо всему земному шару. Основные очагиописторхоза рассполагаются в бассейнеОби-Иртыша, Волги-Камы, Дона, СевернойДвины.
Поражение легких отмечается, какправило, у недавно приехавших вэндемический очаг. Лица, давно проживающиев этом очаге, болеют описторхозом безприступов удушья.
Симптомы, напоминающиеастму, приступы удушья, кашель, большоечисло сухих хрипов, появляются на фонелихорадки, сохраняющейся в промежуткахмежду приступами, как и одышка, а такжебольшое количество хрипов.
Обследованиебольного позволяет выявить и другиепризнаки описторхоза:выраженнуюэозинофилию,увеличение печени,болевыесиндромы,характерные для холецистита,холангитаили панкреатита.Диагноз верифицируетсялегче всего выявлением описторхисов вкале или дуоденальном содержимом.2.3.7.Удушьепри аспиргиллезе и бронхопульмональноммикозе.
Человекпостоянно крнтактирует с различнымиплесневыми грибами, в частности саспергиллами, которые попадая вдыхательные пути, могут находиться тамкак сапрофиты или становятся аллергенамиу атопических субъектов, вызываяповышенную продукцию иммуноглобулинаЕ и соответствующую клинику, напоминающуюбронхиальную астму.
Характерно сочетаниеастмы и аллергического альвеолита.Некоторые микозы сопровождаютсялихорадкой. В анализах крови у частибольных можно обнаружить грибы. Нахначениеамфотерицина приводит к исчезновениюлихорадки и удушья.2.3.8.
Дифференциально-диагностическиепризнаки доброкачественной аденомы бронха Доброкачественная аденома бронха осложняется приступами экспираторнойодышки примерно у 1/3больных. Болезнь чаще всего встречаетсяу лиц молодого и среднего возраста.
Гиповентиляция соответственного стенозусегмента или доли легкого приводит кослаблению дыхательных шумов, высокомустоянию диафрагмы, а позднее к возникновениюрецидивирующих пневмоний на больнойстороне. Ослабленное дыхание, сухие ивлажные хрипы над легкими принимаютиногда за обструктивный бронхит, эмфиземулегких или бронхиальную астму.
Этиошибки удается избежать при подробномсобирании анамнеза. Боль в груди иповышение температуры тела у больногоаденомой бронха появляются задолго доприступов удушья. Они держатся как вовремя обострения болезни, так и в периодеулучшения общего состояния. ПриступыБА не сопровождаются лихорадкой, а больв груди обусловлена кашлем.
В промежуткахмежду приступами они полностью исчезают. Приступы кровохарканья с выделениемалой крови нередко возникают у больныхаденомой бронха как бы среди полногоздоровья. Приступы удушья при БА неосложняются кровохарканьем. Асиметриястояния куполов диафрагмы при БА ненаблюдается.Аденому бронха следуетподозревать у каждого больного молодого возраста с болью в груди, кашлем,повторными кровохарканиями илихорадкой.Бронхоскопия, томография ибронхография почти всегда выявляютаденому, так как она локализуется, какправило, в центральных бронхах.
2.3.9.Дифференциально-диагностическиепризнаки механической обтурации бронхаинородным телом Приступыудушья при механической обтурации бронхов особенно часто встречаются умаленьких детей. Данный вопрос изучаетсяв неотложной педиатрии.
Бронхиальная астма: дифференциальная диагностика, осложнения, лечение
Бронхиальная астма – хроническое заболевание, представляющее собой воспалительный процесс, который распространяется в дыхательных путях. Воспаление отличается волнообразными приступами, которые появляются в результате воздействия аллергена.
Болезнь сложно диагностировать, так как ее симптомы и проявления часто путают с ХОБЛ (хроническая обструктивная болезнь легких). Такие заболевания очень легко спутать, поэтому больному важно провести дифференциальную диагностику бронхиальной астмы.
Особенности заболевания
При таком заболевании у человека возникает сильное утолщение стенок бронхов по причине прогрессирования в них воспалительного процесса. В результате утолщения стенок у больного возникают проблемы с дыханием, что требует постоянного наблюдения у лечащего специалиста.
Заболевание ХОБЛ неизлечимо и характеризуется проявлением бронхита (в легких скапливается большое количество мокроты) и эмфиземы легких (их объем становится меньше по причине увеличения числа альвеол). Такой недуг должен в обязательном порядке контролироваться врачом.
Из описания двух заболеваний может заключить, что их появление почти одинаково – в обоих случаях в дыхательной системе начинается сильное воспаление и больной ощущает дыхательную недостаточность. Дифференциальная диагностика бронхиальной астмы и ХОБЛ поможет точно выявить болезнь и составить эффективное и правильное лечение, которое нормализует состояние пациента и восстановит его здоровье.
Если врач не уверен в своем прогнозе, то он назначает пациенту дифференциальную диагностику. Она заключена в исключении похожих по симптомам диагнозов.
Другие возможные заболевания
Приступ удушья необязательно указывает на наличие у человека бронхиальной астмы. Такой симптом возникает и при других заболеваниях:
- поражение дыхательной системы (хроническое обструктивное заболевание легких), инородный предмет в бронхах, внезапный пневмоторакс, опухолевые образования в дыхательных органах, бронхоаденит);
- заболевания сердечно-сосудистой системы (нарушения в сердечной мышце – инфаркт, миокардит, кардиомиопатия; тромбоэмболия ветвей легочной артерии, острая аритмия и пороки сердца);
- геморрагический инсульт (кровоизлияние в ткани мозга);
- острая форма нефрита;
- эпилептические припадки;
- сепсис, высыпания на теле;
- отравление наркотическими веществами;
- истерия, неврологические проблемы.
Сердечная и дыхательная астма
Чаще всего врачу приходится проводить дифференциальную диагностику сердечной и бронхиальной астмы.
Приступы сердечной астмы возникают, как правило, у людей пожилого возраста, которые страдают от острых и хронических заболеваний сердца и сосудов.
Приступ проходит на фоне подъема уровня артериального давления, после перенапряжения физической и психической системы, переедания либо приема чрезмерного количества алкогольных напитков.
Пациент при этом жалуется на проблемы с дыхательной системой, у него появляется нехватка воздуха, частая одышка (больному сложно сделать полноценный вдох).Носогубный треугольник, губы, кончик носа и пальцы при этом сильно синеют, выходит жидкая, пенистая мокрота, иногда окрашенная в розовый либо красный цвет.
При проведении диагностики больного врач отмечает наличие расширенных границ сердца, влажные хрипы в легких, увеличение размера печени и отечность конечностей.
При хронической форме бронхообструкции признаки поражения не проходят даже после приема лекарственных средств для расширения бронхов – такой процесс становится необратимым. Помимо этого, неприятные симптомы сопровождают больного на протяжении всего времени течения заболевания.
При закупорке дыхательных путей инородным телом либо опухолевым образованием могут возникать сходные с бронхиальной астмой приступы удушья. Дыхание пациента становится шумным, появляется характерный свист, часто отмечаются хрипы. В легких хрипа нет.
У молодых женщин иногда начинается истероидная астма. Так называют нарушение нервной системы, при котором во время дыхания у пациента появляется судорожный плач, стон и надрывный смех. Грудная клетка при этом быстро двигается, с силой происходит вдох и выдох. Основных симптомов обструкции не отмечается, хрипов в легких нет.
Возможные осложнения бронхиальной астмы
К осложнениям этой болезни относят следующие проявления:
- астматический статус;
- эмфизема легких;
- легочное сердце;
- спонтанный пневмоторакс.
К самому опасному для жизни пациента относят затяжной приступ астмы, который невозможно устранить с помощью простых медикаментов. Бронхообструкция при этом отличается стойким характером, дыхательная недостаточность сильно растет, мокрота не выделяется.
Алгоритм течения
Бронхиальная астма, алгоритм течения:
- На первой стадии симптомы заболевания очень схожи с затяжным приступом удушья, состояние пациента не улучшается после приема бронхорасширяющих лекарственных средств, а в некоторых случаях после их введения все только ухудшается; больше не отходит мокрота. Приступ может длиться в течение 12 часов, в некоторых случаях и больше.
- Вторая стадия заболевания отличается более сложной симптоматикой, в отличие от первой. Просвет бронхов полностью забит вязкой слизью – воздух перестает поступать в нижние отделы легких, а врач при прослушивании пациента на этой стадии развития заболевания выявляет отсутствие в нижних отделах дыхательных шумов. Такое состояние называют «немое легкое». Состояние больного продолжает только ухудшаться, цвет кожи изменяется до синего, меняется газовый состав крови – организм испытывает недостаток поступающего кислорода.
- На третьей стадии развития поражения на фоне острого недостатка в организме воздуха возникает кома, которая в половине случаев оканчивается смертью пациента.
Проведение дифференциальной диагностики
При проведении дифференциальной диагностики бронхиальной астмы врач назначает пациенту ряд обследований, в который включены:
- анализ крови;
- рентгеновский снимок грудной клетки;
- анализ мокроты;
- выявление функций внешнего дыхания.
Из перечисленных выше обследований специалист сможет составить общую картину заболевания и оценить состояние пациента.
Рентген поможет определить состояние легких, выявить наличие воспалительного процесса и других неполадок со здоровьем.
Обследование выделяемой мокроты и органов дыхания поможет определить бактерии и общее состояние легких, а исследование функций внешнего дыхания покажет объем легких, проблемы с дыханием и степень их выраженности.
После получения результатов всех анализов врач может начать диагностические мероприятия посредством исключения симптоматики заболевания. В этом случае параллельно исследуется бронхиальная астма и другие хронические заболевания легких.
Основные симптомы
Диагноз «бронхиальная астма» часто появляется в результате наследственности, поэтому врач в обязательном порядке получает информацию о здоровье близких родственников больного. Также он определяет клиническую картину заболевания.
Симптомы бронхиальной астмы у взрослых:
- пациент страдает от острого кашля, который появляется в утреннее и вечернее время;
- при кашле у больного может выходить небольшое количество мокроты;
- пациента мучает сильная одышка во время приступа кашля;
- ухудшается общая трудоспособность человека во время развития приступа, при наступлении затишья больной имеет некоторое количество сил;
- у астматиков совместно с приступами кашля на всем теле появляются аллергические высыпания.
Важно помнить, что бронхиальная астма распространена и у детей, так как они часто получают такое заболевание от своих родителей.
Бронхиальная астма может проявляться в трех формах:
- Легкая форма. Заболевание почти не беспокоит больного. Симптомы поражения возникают не чаще раза в неделю и преимущественно в дневное время. Ночью приступы бронхиального кашля проявляются редко – не больше 2 раз в месяц.
- Средняя форма заболевания. Приступ астмы возникает у пациента почти ежедневно. В ночное время кашель появляется не чаще раза в неделю.
- Тяжелая форма болезни. Пациент регулярно испытывает приступы бронхиальной астмы, которые наступают и в ночное время. При такой форме заболевания пациенту очень важно оказать немедленную помощь и начать комплексное и эффективное лечение, которое поможет улучшить состояние больного и восстановить здоровье.
Нужно помнить, что любая форма бронхиальной астмы требует строгого контроля со стороны врача. В особенности это касается маленьких детей, так как их иммунная система сильно подвержена различным заболеваниям. Можно ли при бронхиальной астме заниматься спортом? Нет, физические нагрузки следует на некоторое время отложить.
Обструктивная болезнь легких
Болезнь бронхиальная астма требует обязательного контроля лечащего врача, так как проявляется она проблемами с движением потока воздуха в легких. Поражение на начальных стадиях развития может и не беспокоить человека, но со временем покашливание начинает учащаться и появляться уже утром и вечером. Также по мере прогрессирования болезни цвет мокроты меняется до желтого или зеленого.
К основным симптомам обструктивного заболевания хронической формы относятся:
- частая одышка, которая со временем становится только сильнее;
- у больного появляется правожелудочковая недостаточность и образуется легочное сердце;
- человек стремительно теряет вес;
- у него возникает посинение кожных покровов – цианоз;
- состояние пациента быстро ухудшается, симптомы поражения только нарастают.
Чтобы симптомы заболевания проявлялись меньше, а бронхиальная астма не прогрессировала, важно при появлении первых проблем со здоровьем обратиться за помощью к врачу.
Современная диагностика состояния больного, определение истории бронхиальной астмы, диспансеризация и составление правильного и эффективного лечения – все это поможет улучшить состояние пациента и не усугубить развитие болезни.
Особенности дифференциальной диагностики
Чтобы установить точный диагноз, врач должен провести дифференциальную диагностику бронхиальной и сердечной астмы. Важно помнить о том, что дети почти не страдают хронической формой заболевания легких, такая болезнь возникает в более старшем возрасте.
При проведении дифференциальной диагностики бронхиальной астмы особое внимание врачи обращают на:
- Природу заболевания. Бронхиальная астма чаще всего возникает в результате наследственности, а ХОБЛ человек приобретает с течением времени под воздействием отрицательных факторов из окружающей среды (работа на предприятии с вредными условиями, курение, плохая экологическая обстановка, проживание рядом с промышленными комплексами).
- Возрастная категория. Дети чаще всего подвергаются бронхиальной астме, хроническое обструктивное заболевание поражает людей более старшего возраста. Но астма может возникать у людей любой возрастной категории.
- Особенности проявления симптоматики. Заболевание ХОБЛ отличается постоянными симптомами, которые со временем прогрессируют и ухудшаются. Симптомы бронхиальной астмы отличаются своей яркой картиной и периодичностью.
- Особенности образа жизни больного. Заболевание ХОБЛ чаще всего возникает у курящих людей либо у тех, кто работает на вредных предприятиях. Бронхиальная астма может появиться у человека, который ведет неправильный образ жизни. Также такому поражению подвергаются дети.
- Проявление болезни. При ХОБЛЕ у человека возникает легочная обструкция, а бронхиальная астма проходит на фоне аллергии и сыпи на теле.
- Учащенная одышка. При ХОБЛ одышка начинается даже после минимальной физической нагрузки, а при астме лишь по прошествии некоторого времени.
- Появление легочного сердца. При ХОБЛ у больного увеличивается предсердие, желудочек и стенки органа. При бронхиальной астме таких симптомов не наблюдается.
Чтобы поставить более точный и правильный диагноз, врач назначит больному проведение комплексного обследования и изучение истории заболевания.
Лечение заболевания
При оказании помощи при бронхиальной астме врач назначает больному ежедневный прием лекарственных средств, которые помогают уменьшить воспалительный процесс в бронхах и расширить их. Самые действенные препараты:
- ингаляционные глюкокортикостероиды;
- системные глюкокортикостероиды;
- ингаляционные средства пролонгированного воздействия;
- кромоны;
- модификаторы лейкотриенов.
Симптоматические препараты либо медикаменты скорой помощи, которые помогают устранить приступ бронхоспазмов.
Любая болезнь отрицательно влияет на состояние здоровья человека. Чтобы избежать ее появления, человек должен следовать некоторым мерам профилактики: вести здоровый образ жизни, укреплять иммунную систему и защищать свой организм от воздействия аллергенов.
Суть и методы дифференциальной диагностики бронхиальной астмы
Сухой приступообразный кашель, затрудненное дыхание, одышка, ночные приступы удушья – все это характерные симптомы, которые учитывают дифференциальная диагностика бронхиальной астмы.
Причины, провоцирующие появление и развитие данного заболевания, делятся на две группы: экзогенные (внешние, наружные) и эндогенные (внутренние).
Они также характерны для других заболеваний органов дыхательной системы, поэтому бронхиальную астму часто не диагностируют на начальном этапе, а путают с бронхитом.
Причины появления бронхиальной астмы
Наружными факторами, которые приводят к аллергическому воспалению в бронхах, могут быть следующие:
- бытовые (пыль, продукты жизнедеятельности пылевого клеща, шерсть, пух и перо);
- растения (пыльца трав, деревьев и кустов);
- грибок (плесень);
- продукты питания (мед, цитрусовые, ягоды, рыба, яйца, иногда злаковые крупы);
- медицинские препараты.
Все вышеперечисленные факторы в большинстве случаев являются первопричиной появления бронхиальной астмы в отличие от внутренних, к которым относятся различные вирусы и патогенные микроорганизмы, паразиты, а также перенесенные сильные стрессы.
В зависимости от фактора, спровоцировавшего развитие хронического заболевания бронхов, различают внутреннюю и внешнюю бронхиальную астму.
Обострение болезни часто связанно с сопутствующими заболеваниями (ОРВИ, грипп, гайморит, синусит, бронхит, ларингит и другие), а также происходит при столкновении с неблагоприятными обстоятельствами (климатический фактор, стресс, силовые и кардионагрузки).
Аллергены которые могут спровоцировать приступ астмы
В чем суть дифференциальной диагностики?
Как определить бронхиальную астму? Диагностировать данное заболевание может только опытный квалифицированный врач, который будет проводить диагностику заболевания. Чтобы поставить окончательный диагноз, необходимо провести дифференциальную диагностику:
- жалобы пациента на постоянный сухой астматический кашель, который сопровождается болью в области грудной клетки, тяжелое дыхание со свистом в груди, выслушивание кашля проходит во время осмотра у пульмонолога;
- наличие одышки при быстрой ходьбе или при других физических нагрузках;
- наличие зафиксированных случаев проявления аллергических реакций в анамнезе (изучение амбулаторной карты больного);
- подтверждение диагноза по результатам клинических анализов (повышенный уровень эозинофилов в крови пациента, мокроте, отделяемой при откашливании, повышение иммуноглобулина Е, положительные результаты проб на аллергию);
- подтверждающие результаты исследований функций внешнего дыхания (спирографии и другие аппаратные диагностические обследования).Признаки бронхиальной астмы
Для официальной постановки диагноза необходимо обязательно пройти все этапы диагностики, несмотря на то, что распознать и выявить заболевание можно только на основании клинической картины при обследовании больного.
Так как БА имеет целый ряд симптомов, которые могут указывать не только на данное заболевание, но и на многие другие, проводится в этом случае именно дифференциальная диагностика, результаты которой дают возможность исключить то или иное заболевание со схожей клинической картиной и распознать бронхиальную астму.
Необходимые анализы для диагностики
Как диагностировать астму и какие анализы необходимо сдавать? Без результатов лабораторных исследований нельзя поставить окончательный диагноз, поэтому для диагностирования заболевания, определения причины его вызвавшей, а также степени тяжести, больной должен сдать следующие анализы:
- ОАК (общий анализ крови) – при БА (бронхиальной астме) покажет повышенный уровень иммуноглобулина Е, эозинофилов, СОЭ ( только в период обострения состояния);
- общий лабораторный анализ отхаркиваемой мокроты (покажет довольно высокий уровень эозинофилов, а также обнаружатся нейтральные лейкоциты и слепки слизи различной формы и размеров — кристаллики Шарко-Лейдена, спирали Куршмана);
- биохимическое исследование крови больного – покажет повышение уровня таких показателей как серомукоид, альфа2, сиаловые кислоты, гапто — и гаммаглобулины, фибрин и другие;
- иммунологические лабораторные исследования на предмет обнаружения повышенного уровня иммуноглобулина Е, что свидетельствует об аллергии.
Помимо лабораторных исследований выявить данное заболевание помогут следующие методы диагностики бронхиальной астмы:
- аускультация при бронхиальной астме (выслушивание хрипов);
- спирография;
- пневмотахография;
- рентгенография;
- пикфлуометрия;
- пробы с бронходилататорами;
- ЭКГ;
- бронхоскопия;
- анализ газового состава крови;
- проверка на наличие аллергологического статуса.
Действия после подтверждения диагноза
Если диагноз бронхиальная астма после прохождения всех исследований подтвердился, врач назначает базисную терапию, которая состоит из гормональных, противовоспалительных препаратов, а также бронходилататоров (препарат, купирующий приступ удушья). На сегодняшний день широко применяются в лечении комплексные препараты, которые включают в себя и гормоны, и противовоспалительные вещества.
Что делать больному, если у него выявлена астма? Прежде всего, следует четко придерживаться всех предписаний и рекомендаций врача. Дома необходимо исключить по возможности все провоцирующие астму факторы (экзогенные и эндогенные) или же снизить их влияние на состояние здоровья астматика.
Курс лечения астмы невозможен без применения разжижающих мокроту и отхаркивающих средств.
Если доктор выявляет атопическую форму астмы, он назначает противоаллергические препараты, иногда гипосенсибилизацию (метод, при котором в организм вводится незначительная доза аллергена курсом, после чего аллергия и, соответственно, астма, уходят в ремиссию), а также дает рекомендации по устранению источника аллергенов.
Когда диагностируют аспириновую астму, больному назначают регулярный прием аспирина в мизерных дозах, после чего его чувствительность к данному препарату значительно снижается, а приступы удушья ослабевают или проходят совсем.
В домашних условиях можно активно бороться с бронхиальной астмой путем проведения специальных дыхательных упражнений, рефлексотерапии, занятий спортом, посещения психотерапевта и другими методами.Дифференциальная диагностика БА дает возможность отличить данное заболевание от других болезней с аналогичной симптоматикой.
Для этого применяются различные методы – лабораторные исследования, аппаратная диагностика, осмотр больного и анализ клинической картины заболевания.
Для официальной постановки диагноза необходимо пройти все виды обследований, и на каждом из них должен подтвердиться данный диагноз.
Диф. диагностика бронхиальной астмы

Бронхиальная астма – хронически протекающая болезнь, которая обладает способностью к прогрессированию и ухудшению качества жизни пациента в случае не проведения своевременного лечения.
По симптоматике заболевание во многом сходно с проявлениями других патологических состояний, поэтому очень важно собрать все необходимые диагностические данные для правильной постановки диагноза.
Также необходимо различать между собой и формы самой бронхиальной астмы, поскольку от этого зависит дальнейшая тактика лечения.
Формы бронхиальной астмы
В зависимости от провоцирующего фактора, выделяют аллергическую и неаллергическую формы БА.
Первый вид всегда развивается на фоне контактирования с аллергеном и имеет, как правило, генетическую предрасположенность.
Помимо характерных симптомов заболевания, может проявляться клиника и других аллергических болезней (нередко воспаляется слизистая носовой полости, возникает сопутствующие конъюнктивит или гайморит).
Клинические симптомы начинают беспокоить уже в детском возрасте: у ребенка возникает приступообразный кашель, сопровождающийся затрудненным дыханием, который носит кратковременный характер и исчезает практически сразу после устранения аллергена. При проведении аллергологических проб, результаты, в основном оказываются положительными.
Неаллергическая форма бронхиальной астмы не связана с какими-либо окружающими аллергенами и не имеет наследственной предрасположенности.
Данное заболевание в основном встречается после 30 лет, ему сопутствуют частые обострения хронического бронхита.
При проведении исследований, аллергические пробы дают отрицательный результат, а вот физический тест часто оказывается положительным. Необходимо знать, что при данной форме высок риск возникновения астматического приступа.Также отдельно выделяют еще и профессиональную бронхиальную астму, которая возникает как следствие контакта человека с аллергеном на рабочем месте, либо же, как результат длительного профессионального бронхита. Дифференцировать эту форму возможно благодаря проведению пикфлоуметрии (определение объема скорости выдоха) до, во время и после рабочей смены.
Профессиональная астма является не менее серьезным типом заболевания, для достижения ослабления симптомов необходимо устранить воздействие аллергена, что подразумевает смену места работы и вида деятельности пациента.
Особенности БА
Дифференциальный диагноз бронхиальной астмы устанавливается не только на основании данных о наличии контакта с аллергеном, но и при имеющейся характерной симптоматике.
При наличии БА пациента беспокоят приступы сухого кашля, наличие одышки при незначительной нагрузке, удушье, которое удается устранить лишь при помощи бронхорасширяющих препаратов.
Все эти проявления, как правило, вынуждают больного обратиться за специализированной медицинской помощью.
Лечащий врач, осматривая пациента, акцентирует внимание на свойственных для данного заболевания данных, видимых визуально: кожные покровы бледные, имеют синюшный оттенок, сердцебиение ускорено, дыхание учащено.
При выслушивании легких нередко удается различить свистящие двухсторонние хрипы.
Однако, большинство из вышеперечисленных клинических проявлений могут встречаться при поражениях не только бронха, но и других органов и систем:
- Сердечная астма.
- ХОБЛ.
- Хронические заболевания легких неспецифического характера.
- Образование в легких.
Именно поэтому важно, чтобы дифференциальная диагностика бронхиальной астмы проводилась еще и на основании данных лабораторных и инструментальных исследований.
Отличие от хронического бронхита
По клинической картине оба этих заболевания довольно схожи: общее самочувствие пациента ухудшается за счет мучительного кашля, проявляющейся после физической нагрузки одышки; больного беспокоит затруднение дыхания. Однако в симптоматике болезней имеются и существенные отличия. Вот основные клинические признаки, при помощи которых бронхит дифференцируют от астмы:
- Для одышки не характерна приступообразность и связь с каким-либо аллергеном.
- Сухие хрипы в легких могут прослушиваться даже на расстоянии и занимают первую фазу дыхания.
- Также, симптомы при бронхите не имеют обратимости, как при астме. Согласно правилам, полная диф диагностика бронхиальной астмы от ХОБЛ достигается лишь при проведении определенных лабораторных и физикальных методов исследования:
- Исследование мокроты. При бронхите она слизисто-гнойного характера, без включений эозинофилов.
- На рентгенографии легких видны изменения в виде перибронхиальной инфильтрации.
- Пикфлоуметрия. Наблюдается снижение ОФВ1, которое не корригируется приемом бронхорасширяющих лекарств. Значительно снижены значения максимальной объемной скорости, которые отображают проходимость мелких бронхов.
Характерные для бронхиальной астмы изменения в общем анализе крови (выявление эозинофилов) и положительные аллергенные пробы при ХОБЛ не наблюдаются. Наличие всех этих данных существенно влияет на правильность постановки диагноза.
Отличие от сердечной астмы
При сердечно-сосудистых заболеваниях, особенно при сердечной недостаточности, могут возникать приступы, схожие по своему характеру с обострением бронхиальной астмы.
Такое состояние в медицине получило название «сердечная астма» и проявляется она наличием у больного выраженной одышки, мучительного кашля, учащенным сердцебиением и приступами удушья.
Иногда при тяжелых приступах и начинающемся отеке легкого, отмечается отхождение мокроты, но по характеру она пенистая, а не слизисто-гнойная. Дыхание затруднено на вдохе, в отличие от бронхиальной астмы, и не связано с аллергенами.
Объективно, у человека с приступом сердечной астмы также отмечается бледность кожных покровов с синюшным оттенком, межреберные мышцы принимают участие в дыхании, а аускультативно удается выслушать хрипы в нижних отделах легких, но они влажные и имеют застойный характер.Состояние улучшается на фоне приема препаратов нитроглицеринового ряда.
Учитывая схожесть симптоматики, необходимо обязательно провести дополнительные методы исследования, а именно ЭКГ, УЗИ сердца и рентгенографию в нескольких проекциях, данные которых укажут на поражение сердца.
Отличие от других заболеваний легких
Учитывая то, что основные симптомы бронхиальной астмы не являются специфическими для данного заболевания и могут встречаться при других патологиях со стороны дыхательной системы, стоит рассмотреть эти состояния более подробно.
- Бронхоэктатическая болезнь, также как и ранее описанные состояния, проявляется нарастающим кашлем с выделением слизисто-гнойной мокроты, выраженной одышкой. В легких выслушиваются влажные хрипы, которые усиливаются после кашля. Самым информативным способом для постановки диагноза в данном случае является проведение рентгенографии. На рентгеновском снимке выявляются признаки уменьшенного легкого, его ячеистая структура. В целом это состояние развивается в еще молодом возрасте и склонно к прогрессированию, как и при бронхиальной астме. Отличие заключается в том, что к развитию данного заболевания приводят перенесенные ранее тяжелые респираторные инфекции, а не аллерген.
- Пневмокониозы очень схожи с профессиональной формой бронхиальной астмы. Провоцирующим фактором, как и при астме, является длительно воздействующий пылевой аллерген. Для заболевания также характерна обратимость при устранении главного фактора. Клиническая картина практически идентична симптоматике при астме, поэтому необходимо проводить дополнительную диагностику: на рентгенографии выявляются участки фиброзно-измененной легочной ткани, в мокроте находят макрофагов и следы пылевых частиц.
Прогноз при бронхоэктатической болезни, как и при бронхиальной астме, может быть благоприятным лишь при своевременном прохождении необходимых курсов терапии.
Только в этом случае можно достичь длительной ремиссии.
При бронхоэктатическом заболевании бывают случаи и полного выздоровления, но это возможно лишь при проведении лечения в виде оперативного вмешательства, чего невозможно достичь при астме.
Отличие от опухоли легкого
Наличие образований в легочной ткани также может спровоцировать у человека возникновение одышки и приступов удушья, кашель может и вовсе не беспокоить. При прослушивании легких данные, свидетельствующие о поражении, обычно не выявляются.
В отличие от астмы, образование в легком вызывает постоянное затрудненное дыхание, в мокроте могут появляться кровянистые вкрапления.
Как правило, состояние пациента медленно ухудшается, присоединяется повышение общей температуры тела до субфебрильных цифр.
Дополнительные методы исследования позволяют окончательно сформулировать диагноз: тест на аллергопробы оказывается отрицательным, на рентгене обнаруживаются характерные для опухолевого процесса изменения (гомогенная тень).
Очень важно вовремя отдефференцировать друг от друга два этих состояния, чтобы вовремя назначить необходимое лечение.
Сравнение в таблице
Своевременная правильная постановка диагноза всегда зависит от умения лечащего врача выделить основные, характерные лишь для данного заболевания, признаки. Для упрощения понимания, главные отличительные черты заболеваний следует вынести отдельно в форме таблицы.
При первом же появлении вышеописанных симптомов необходимо срочно обратится к лечащему врачу, чтобы избежать последующего ухудшения состояния и предотвратить возникновение возможных осложнений.
