Гнойный тонзиллит: лечение и осложнения
Гнойный тонзиллит: лечение, симптомы, причины появления, необходимые анализы, лекарства и восстановление после лечения
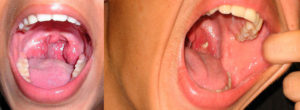
Гланды или миндалины (лат. tonsillae) — это скопления в глотке участков лимфоидной ткани на границе полости носа и рта.
Они образуют так называемое лимфоидное кольцо (Вальдейера-Пирогова) и являются центральным звеном иммунитета. При дыхании это кольцо становится первым барьером на пути микробов, обезвреживая их.
Кроме того, гланды вырабатывают макрофаги и лимфоциты – защитные клетки иммунитета.
В составе этого лимфоидного кольца содержатся и парные небные миндалины, воспаление которых называется тонзиллитом. Если такое воспаление повторяется в течение года более 3 раз – процесс становится хроническим.
В медицине гнойный тонзиллит – это фолликулярная или лакунарная ангина, при которой на лакунах появляется пленка. Кольцо Пирогова содержит всего 6 миндалин: глоточная, язычная, по паре трубных и небных. Оно формируется полностью только в 5 лет. С этим связано то, что диагноз ангины грудничкам не ставится.
Они имеют сетчатую соединительно тканную структуру, которая насквозь пронизана протоками (лакунами). В каждой гланде таких лакун насчитывается около 20. В лакуны открываются фолликулы, которые и занимаются уничтожением патогенных возбудителей. Фолликулы – скопления лимфоцитов. Миндалины содержат много нервных окончаний, поэтому при их воспалении горло болит.
Причины воспалений
Инфицирование может быть:
- внешнее – контакт с больным или бытовой, алиментарный путь заражения;
- аутозаражение – связано с падением иммунитета, когда условно-патогенные бактерии, которые есть всегда и везде, просыпаются и начинают активизироваться, размножаться и выделять токсины.
К провоцирующим факторам чаще всего относится переохлаждение, промоченные ноги, ОРВИ и другие воспаления в носоглотке, кариозные зубы, гаймориты, купание в холодной воде, перегревания с последующим употреблением холодной воды, поедание большого количества мороженого, слишком сухой воздух, сырой климат, сквозняки.
Также могут способствовать ослаблению иммунитета недосып, переутомление, курение, хронические патологии, гиповитаминозы.
В 90 % случаев главным виновником ангины считается сегодня бета-гемолитический стрептококк группы А (БГСА). Затем идет золотистый стафилококк, пневмококки, ринавирусы, аденовирусы, грибки, хламидии и пр.
Ангина часто возникает в межсезонье – весной и осенью. Дети болеют чаще и тяжелее.
Хронический тонзиллит
Если острые тонзиллиты не были пролечены правильно и полностью, то процесс становится хроническим. При этом гланды воспалены постоянно, в лакунах могут накапливаться пробки с гноем.
Бактерии присутствуют здесь всегда и также постоянно снижают иммунитет. Тонзиллит становится «неуправляемым» источником инфекции, постоянно давая обострения. Причем обострения хронического тонзиллита чаще всего гнойные.
Нередко для избегания негативного влияния гланды приходится удалять.
Симптоматические проявления
Гнойный тонзиллит начинается першением в горле, затем присоединяются интенсивные боли во время глотания, лихорадка и озноб. Температура достигает 39 градусов и выше.
Возникает лимфаденит нижнечелюстных узлов с общей интоксикацией с головными болями, миалгиями, отсутствием аппетита, слабостью и недомоганиями. В зеве видны отечные красные миндалины и появление гнойных пробок, которые при надавливании можно удалить.
С гноем изо рта ощущается гнилостный запах, кашель. Нередко может развиться ринит, отит.Важно! Хронический гнойный тонзиллит остается заразным с первого дня и пока в миндалинах есть гнойный процесс. Если человек перенес ангину на ногах, он становится бактерионосителем.
Проявления у взрослых и детей
У взрослых тонзиллит протекает без температуры, даже при наличии гнойных пробок. Другие симптомы: отечность и гиперемия миндалин, боли в горле.
Такие случаи в последние годы участились. Обычно это говорит об ослабленном иммунитете, который с инфекцией активно бороться не может. Бактерии могут погибать только при высокой температуре. Кроме того, такое протекание тонзиллита может быть при: аутоиммунных заболевания, сердечной недостаточности, ожирении, частом приеме антибиотиков, сосудосуживающих средств и при истощении организма.
Лечение гнойного тонзиллита у взрослых без температуры также проводится с антибактериальной и противовоспалительной терапией.
У детей особенность гнойных ангин – в возможности начала процесса, например, с отита, с судорог у малышей, гиперсаливации, рвоты, поноса и болей в животе. Дети младше 3 лет подлежат госпитализации.
Диагностические мероприятия
Горло осматривается фарингоскопом, выявляется картина хронического воспалительного процесса. Мазок на Леффлера обязателен для исключения дифтерии. В анализе крови обнаруживается лейкоцитоз и ускорение СОЭ.
Желательно взять мазок из зева для культурального посева и выявления возбудителя, а также для определения его чувствительности к антибиотикам. На это уйдет не меньше 4 дней.
Поэтому при визите к врачу он выбирает антибиотик эмпирически, основываясь на своем опыте.
Осложнения и последствия гнойного хронического тонзиллита
Сам хронический тонзиллит — уже осложнение острого процесса вследствие неправильного лечения или самодеятельности родителей. Самое неприятное последствие хронического гнойного тонзиллита – ревмопроцесс с поражением суставов, сердца и почек.
При попадании на клапаны сердца стрептококки приводят к порокам сердца, также могут развиться инфекционно-аллергический миокардит и пр. Почки сначала молчат, а потом в них обнаруживается уже хронический воспалительный процесс.
К осложнениям ангины относятся также:
- коллагенозы типа системной красной волчанки;
- сосудистые патологии типа болезни Рейно;
- синдром Меньера (патология внутреннего уха);
- заглоточный абсцесс;
- отиты;
- ларингиты;
- синуситы;
- фарингиты;
- бронхиты;
- поражения нервной системы;
- септицемия (бывает редко, но грозит летальным исходом).
Принципы терапии
Лечение гнойного тонзиллита всегда должно быть комплексным и проводиться полным курсом без прерывания. Антибактериальная терапия обязательна, назначается не меньше, чем на 10 дней.
Она помогает избежать осложнений и ускоряет выздоровление.
Принципы лечения антибиотиками
Антибиотики при гнойном тонзиллите должны назначаться и приниматься только непрерывным курсом. Прием должен соблюдаться всегда, даже если клинически есть улучшения. Для профилактики антибиотики не назначают, при вирусах они неэффективны. Если имеется сильная интоксикация, больного могут госпитализировать.
Во всех других случаях проводится лечение на дому. Решение о приеме антибиотиков для лечения хронического гнойного тонзиллита принимает врач.
Человек самостоятельно может выбрать неадекватную дозу или не те антибиотики, что приведет к генерализации инфекции.
Общие требования
К общим требованиям можно отнести следующие мероприятия:
- Соблюдение постельного режима в течение недели.
- Питье большого количества жидкости в теплом виде для смывания и выведения токсинов.
- Прием пищи только в теплом виде.
- Выдавливать гнойные пробки самим нельзя, они лопнут при лечении сами. Почему не стоит самим выдавливать пробки: вы можете повредить защитную пленку лакун, и инфекция легко проникнет в кровь.
- Не давать анальгетики при температуре меньше 38,5 градуса.
Антибиотики при лечении гнойного тонзиллита делятся на препараты 1 и 2 ряда. БГСА чувствительны к пенициллинам цефалоспоринам.
Первый ряд
Это препараты пенициллинового ряда. Они ценны тем, что лечат ангину и не дают развиться осложнениям в виде ревматизма.
Но естественные пенициллины сейчас отошли на второй план, применяют чаще синтетические пенициллины. К ним относятся «Ампициллин», «Оксациллин», «Ампиокс».
Лидируют ингибиторозащищенные пенициллины. Они содержат клавулановую кислоту и остаются устойчивыми к микробным ферментам. К таким средствам относятся: «Клавунат», «Сульбактам», «Аугментин», «Амоксиклав» и др.
Второй ряд
Это макролиды («Азитромицин», «Сумамед» и пр.) и цефалоспорины 2,3,4 поколений («Цефалексин», «Цефтриаксон», «Цефамизин» и др.).
Макролиды принимают 5 дней, но концентрация их в крови сохраняется 10 дней.
Антибиотики не прерывают, даже если ваше самочувствие заметно лучше. И еще: эффективность антибиотиков при лечении гнойного тонзиллита оценивают через 3 дня: если держится температура, антибиотик меняют.
Поэтому первые 3 дня врач должен посещать больного ежедневно. Особенно это актуально при лечении гнойного тонзиллита у детей.
Симптоматическое лечение
Итак, в систематическое лечение входит прием следующих групп препаратов:
- Жаропонижающие — «Нурофен», «Ибуклин», «Парацетамол», «Панадол».
- Местное лечение гланд: орошение, смазывание миндалин, аэрозольное нанесение, полоскания, рассасывание во рту специальных таблеток, пастилок, леденцов – применяют антисептики. Местное лечение не заменяет и не исключает использования антибиотиков.
- Полоскание и орошение. Они снимают боль и местное воспаление. Для полоскания горла назначают: настои и отвары трав (календулы, ромашки и т. д.), этакридиналактата 0,1 %, раствор борной кислоты 1 %, «Грамицидин», «Хлоргексидин», «Фурацилин». Полоскание горла каждые 4 часа.
- Для орошения: наиболее часто при лечении гнойного тонзиллита у взрослыхприменяют «Фурацилин», «Йодинол», «Хлорофиллипт», «Мирамистин», «Камфомен», «Ингалипт», «Йокс», «Каметон», «Тантумверде и пр».
- Ингаляции. Для этой цели более 55 лет использовали «Биопарокс». Это спрей-антибиотик, содержит фузафунгин. Его преимущество было в том, что он не проникал в кровь и оказывал выраженное воздействие на патогены местно. Но в настоящее время «Биопарокс» в России запрещен, якобы, из-за побочных действий антибиотика.
- Одним из нефармакологических способов лечения хронического гнойного тонзиллита признается наложение компрессов на горло. Пока сохраняются гнойные пробки, ингаляции и компрессы не применяют.
- Таблетки для рассасывания – «Фалиминт», «Стрепсилс», «Фарингосепт», «Септолете», «Гексоралтабс» и др.
- Антигистаминные средства. Для десенсибилизации организма при тяжелом течении ангины назначают «Тавегил», «Диазолин», «Кларитин» и пр.
- Обязательно теплое питье — травяные чаи (ромашковый, с шиповником, шалфей, душица), подогретая минеральная вода без газа, компоты, морсы.
- Обязательным при лечении гнойного тонзиллита считается назначение витаминов и иммунокорректоров, особенно, у часто болеющих детей — «ИРС-19», «Иммунал», «Рибомунил» и пр.
- По окончании курса антибиотиков для восстановления микрофлоры кишечника назначают пробиотики: «Линекс», «Бифидумбактерин», «Лактобактерин».
- При лечении гнойного тонзиллита физиопроцедуры и полоскания возможны только после нормализации температуры. Чаще других применяют УВЧ, электрофорезы, лазер, УФО, тубус-кварц, озокерит на лимфоузлы, аэрозоли с ультразвуком с использованием лизоцима, гидрокортизона по 10 сеансов.
Как удалить пробки
Лечение хронического тонзиллита с гнойными пробками должен проводить только врач. Используют ручное промывание и специальным аппаратом. При ручном способе в лакуны вводят один из растворов: «Мирамистин», «Фурацилин», «Йодинол». Курс 7-10 процедур, улучшение отмечается после 2-3 раза.
Лечение тонзиллита с гнойными пробками подразумевает и удаление пробок вакуумным откачиванием гноя на аппарате «Тонзилор».
Затем миндалины промывают антисептиками и облучают низкочастотным ультразвуком. Курс — 8 процедур.
Удаление гланд
Для проведения операции должен быть месячный период без обострений.
Показания к тонзиллэктомии:
- развитие осложнений;
- частота ангин более 7 раз в год;
- нерезультативность консервативной терапии;
- декомпенсированный хронический тонзиллит, когда он становится постоянным источником инфекции и др.
Удаление миндалин — не гарантия того, что дальше ангин не будет (вспомните лимфоидное кольцо).
Методы удаления:
- удаление миндалин ультразвуком;
- электрокоагуляция – прижигание миндалин электротоком;
- радиочастотная абляция (коблация);
- иссечение проволочной петлей и ножницами – самая частая методика.
Другой распространенный метод – абляция. Это отторжение ткани излучением (миндалины при этом полностью не удаляют). Абляция бывает лазерная и радиоволновая. Манипуляция занимает всего полчаса.
Наркоз при тонзиллэктомии местный, редко общий. Продолжительность операции – 1,5 часа. После операции постельный режим – 3 дня.
Пациент должен лежать на боку, с низкой подушкой, чтобы слизь и кровь из раны не затекли в трахею. Пить разрешается через 6-8 часов. Есть – только через сутки, пища должна быть теплой и мягкой.
Народные средства
Лечение гнойного тонзиллита в домашних условиях вполне допустимо с соблюдением всех рекомендаций врача.
Для смягчения горла можно рекомендовать теплое молоко с добавлением соды и сливочного масла.
Другие рецепты:
- Утренние полоскания — на 200 мл воды добавить 1 ст. л. яблочного уксуса.
- Также хорошо полоскать горло свежим свекольным соком, раствором соды с добавлением соли и йода. Полоскания производят не меньше 3-4 раз в день.
- Обеззараживающие средства — лук и чеснок. Их нужно измельчить, выдавленный сок смешать с медом. С медом можно смешивать также березовые почки, яблочный уксус.
- Травяные чаи – липа с медом, чабрец, клюква. При выраженности интоксикации лучше пить теплую воду до 2 л в сутки.
- Миндалины можно смазывать пихтовым маслом, оно имеет бактерицидное действие. Также пихтовое масло можно добавлять в раствор для полоскания горла. В случае разрешения лечащего врача готовят сначала пихтовую воду — на 200 мл воды теплой 1 ч. л. меда + 2 капли масла. Раствор используют для полоскания – 3-4 раза в день.
Профилактические мероприятия
Самое важное в борьбе с ангинами – закаливание организма и укрепление иммунитета. Этому будет способствовать сбалансированное питание, профилактический прием витаминов, полноценный сон и отдых.
Помимо этого, необходимо лечить хронические очаги инфекции в виде кариеса, синуситов и гайморитов, воспалений ЛОР-органов.
Нельзя пить ледяную воду из холодильника при перегреве, следует избегать переохлаждений.
Последствия гнойной ангины
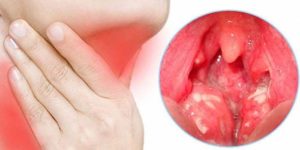
Гнойная ангина вызывается теми же патогенными микроорганизмами, что и обычная ангина. Единственное отличие – наличие небольших гнойников на миндалинах.
Несмотря на неприятные и пугающие симптомы заболевания, сопровождающиеся высокой температурой тела и резкими болями в горле, сама по себе гнойная ангина напрямую не несет угрозы жизни больного.
В данном случае опасными являются осложнения, которые часто возникают при несвоевременном или неправильном лечении.
Опасные осложнения
Вследствие гнойной ангины в организме могут развиться различные осложнения, связанные с перераспределением бактериальной инфекции по различным отделам организма.
Известно, что бактерии, вызывающие ангину, локализуются преимущественно на миндалинах, где они начинают размножаться, что и провоцирует возникновение воспалительного процесса, который зачастую сопровождается появлением гнойников.
Данное явление получило название гнойной ангины. Именно на этой стадии начинается развитие инфекции в организме.
Основными причинами возникновения осложнений являются:
- несвоевременное начало лечения;
- неправильно назначенное лечение, оказавшееся неэффективным против возбудителя инфекции;
- различные иммунные расстройства.
Осложнения, возникающие при ангине, часто несут смертельную опасность.
На начальном этапе развития заболевания необходимо как можно быстрее начать адекватное лечение, которое должно максимально снизить возможность развития осложнений, ведь именно ими ангина и опасна.
Развитие инфекции нужно максимально подавить, что не позволить бактериям размножаться и распространяться дальше в организме, вызывая различные тяжелые заболевания.
Ни один врач не сможет сказать, куда пойдет инфекция дальше, какой орган или ткань будет поражена после того, как человек переболеет ангиной. Стрептококковая или стафилококковая инфекция может постепенно воздействовать на организм, вследствие чего будут развиваться различные заболевания.
Некоторые патологии будут вялотекущими и зачастую переходящими в хроническую форму, другие же напротив, могут развиваться столь стремительно, что человека могут не спасти даже высококвалифицированные специалисты.
Поэтому лечение при ангине должно начинаться сразу после постановки диагноза, то есть как можно скорее. Многие теряют драгоценные дни, полагая, что антибиотикотерапию следует применять только после того, как начнутся осложнения.
Также нужно помнить, что достаточно часто лечение осложнений после гнойной ангины не поддается антибиотикам.
Наиболее частыми осложнениями после неправильного или несвоевременного лечения ангины можно считать следующие заболевания:
- ревматизм;
- абсцесс;
- гломерулонефрит;
- хронический тонзиллит;
- отит;
- сепсис.
Ревматизм
Что касается ревматизма, то в данном случае диагноз может спровоцировать возникновение заболеваний сердца, суставов, кожных покровов, появляющихся как следствие осложнений после ангины. Так, у больного может развиться ревмокардит, хорея (расстройство нервной системы), полиартрит (заболевание тканей суставов), покраснение кожных покровов.
Важно! Причиной большинства случаев возникновения ревматизма врачи считают осложнения после нелеченых ангин.
Причиной развития ревматической лихорадки становятся токсины, вырабатываемые бактериями, которые поражают сердечную мышцу. Патогенные микроорганизмы становятся похожими на некоторые виды сердечных белков, поэтому собственный иммунитет блокирует все белки данного типа. Подобные заболевания практически не лечатся и часто имеют летальный исход.
Сами больные редко связывают причины ревматической лихорадки с последствиями ангины. Однако, чаще всего, как раз неправильное лечение ангины приводит к таким негативным последствиям. Помните, что при любой форме ангины необходимо применять медикаментозное лечение с использованием антибиотиков.При своевременно начатом лечении ревматической лихорадки, врачи обычно дают положительный прогноз. Однако в запущенном состоянии лечение может продолжаться в течение нескольких лет.
Абсцессы
Еще одним часто встречающимся осложнением при ангине считают возникновение абсцессов. Именно абсцессы первыми появляются после ангины, если ее лечение не было проведено правильно.
Также данное осложнение может проявиться при наличии гноя и воспалительного процесса на миндалинах. Если воспаление возникает непосредственно в миндалине, то данное явление носит название интратонзиллярный абсцесс или флегмонозная ангина.
В результате возникновения абсцесса в носоглотке возникает воспалительный процесс и накопление гноя.
Основными симптомами данного осложнения являются сильные болевые ощущения в горле, что провоцирует болезненность при повороте головы, осложняя процесс глотания и открытия рта. В таких ситуациях температура тела зачастую достигает высоких значений – до 40 градусов.
Воспаление локализуется в области средостения, что часто становится причиной возникновения тромбофлебита и кровотечений. Основным лечением при абсцессах является хирургическое вмешательство, целью которого заключается во вскрытии гнойного нарыва и его дренаж.
Гломерулонефрит
Аналогом ревматической лихорадки является гломерулонефрит. Единственное отличие заключается в том, что в данном случае свое патогенное действие бактерии оказывают на почечные клубочки, что провоцирует развитие почечной недостаточности.
Чаще всего данное заболевание возникает у детей не зависимо от возраста пациента вследствие осложнения после перенесенного гнойного тонзиллита.
Основная опасность гломерулонефрита заключается в его аутоиммунном происхождении, что провоцирует развитие реакции организма как непосредственно на патогенные микроорганизмы, так и на структурные составляющие.В итоге, даже при условии эффективной борьбы с бактериями, заболеваний в почках не избежать.
Хроническая форма заболевания
Если ангина переходит в хроническую стадию, то в данном случае зачастую приходится прибегать к операции по удалению миндалин. Ведь ангина не может возникать чаще одного-двух раз в течение года, тогда как обострение хронической формы может происходить достаточно часто.
Основными симптомами данного заболевания являются частые обострения, присутствие гнойных пробок на миндалинах, хроническое увеличение миндалин.
Главной особенностью хронического тонзиллита является наличие негативного воздействия на миндалины, при котором патогенные микроорганизмы не изменяют места локализации, тогда как иммунная система не способна с ними бороться.
Если иммунитет не ослаблен, то организм в силах контролировать размножение бактерий, тогда как при возникновении сбоев в работе иммунной системы бактерии способны активизироваться, вызывая обострение.
Основная опасность тонзиллита как осложнения, возникающего в результате гнойной ангины, заключается в частых рецидивах заболевания, сильно истощающего организм больного.
Что касается лечения, то хронический тонзиллит лечить сложнее, чем ангину, в данном случае одними антибиотиками не обойтись, придется использовать специальные процедуры, направленные на промывание миндалин, а также бициллинопрофилактику.
Данное осложнение чаще всего развивается у детей, родители которых не провели своевременную антибиотикотерапию, отдав предпочтение в лечении ангины исключительно народным средствам. Часто те дети, которые в раннем возрасте перенесли ангину, лет до семи периодически страдают от гнойных воспалений в области носоглотки, что зачастую приводит к удалению гланд.
Отит
В том случае, когда бактерии, являющиеся возбудителями гнойной ангины, распространятся в евстахиевы трубы и полость внутреннего уха, может возникнуть осложнение в виде отита.
В данной ситуации провоцируется воспаление, сопровождаемое резкими и сильными головными болями. Лечение отита часто осложняется труднодоступностью пораженных тканей.
Также отит достаточно быстро переходит в хроническую форму, что приводит к ослаблению слуха и увеличивает вероятность возникновения полной глухоты.Наибольшую опасность данное осложнение имеет для маленьких детей. Ведь как родителям, так и врачу сложно диагностировать у ребенка ослабление слуха, тогда как лечение на поздних стадиях заболевания малоэффективно.
Сепсис
Последствия гнойной ангины могут проявляться и в виде сепсиса. Данное осложнение относится к наиболее тяжелым заболеваниям, возникающим после перенесенной ангины.
Сепсис возникает в тех случаях, когда стенки кровеносных сосудов повреждены и через них в кровь могут проникнуть патогенные микроорганизмы.
Распространяясь с кровотоком, бактерии могут попасть в любой участок организма, вызывая многочисленные очаги воспаления.
Если сепсис протекает в острой форме при гнойной ангине, то данный процесс носит название септического шока. Причем заболевание может развиться всего за пару дней, и чаще всего является неизлечимым.
Встречаются случаи возникновения хронического заражения, однако данное заболевание также сложно поддается лечению и все время прогрессирует.
В процессе развития сепсиса тело больного постоянно поражается гнойниками, характерным симптомом является тошнота, рвота, обезвоживание, нестабильная работа различных органов и систем.
Важно! При развитии сепсиса больного максимально быстро необходимо поместить в реанимацию для оказания срочной медицинской помощи.В результате сильной интоксикации организма у больного может развиться стрептококковый шок. Однако при ангине подобное осложнение маловероятно, чаще всего оно возникает при более обширных абсцессах.
Выводы
Получается, что, прежде всего, гнойная ангина опасна возможными осложнениями. Поэтому процесс лечения данного инфекционного заболевания должен заключаться в профилактике этих осложнений.
С этой целью необходимо использовать антибиотики, действие которых будет направлено на борьбу с возбудителем.
Важно! Полоскания, рассасывание леденцов, использование местных спреев и антисептиков помогают уменьшить болевые ощущения при ангине, однако они не способны снизить риск развития осложнений.
Чернобай Надежда
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Осложнения после гнойной ангины у взрослых и детей
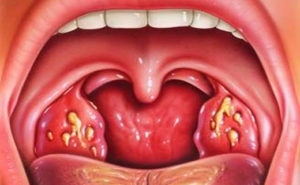
Гнойная ангина – (острый тонзиллит) острое инфекционное заболевание, характеризующееся поражением лимфоидной ткани, чаще всего в области нёбных миндалин.
Ангина является распространённой патологией среди любой возрастной категории и по частоте встречаемости уступает только респираторным вирусным инфекциям.
Чаще всего протекает данное заболевание остро и нередко переходит в хроническую форму, либо характеризуется развитием ранних и поздних осложнений при несвоевременном или неправильном лечении, либо при снижении защитных сил организма человека.
В данной статье речь пойдет об этиологии и патогенезе данной патологии, её разновидностях, клинической симптоматике, последствиях после гнойной ангины у взрослых, методах её диагностики, лечения и профилактики.
Этиология заболевания
Наиболее частым возбудителем (в 90% случаев) является бета-гемолитический стрептококк группы А, в меньшей степени золотистый стафилококк, пневмококк или условно-патогенная смешанная микрофлора.
Эпидемиология
Заболевание имеет выраженную сезонность. Наиболее восприимчивы молодые люди обоих полов и дети. Источниками заболевания являются больные люди и бактерионосители, выделяющие во внешнюю среду огромное количество возбудителей.
Путь передачи инфекции – воздушно-капельный, реже контактно-бытовой или алиментарный.
Намного реже причиной гнойных ангин являются очаги эндогенной хронической инфекции (кариозные зубы, воспалённые дёсны).
Патогенез у взрослых
Прежде чем перейти непосредственно к патогенезу заболевания, необходимо упомянуть о предрасполагающих факторах. К ним относятся:
- снижение защитных сил организма (первичный и вторичный иммунодефициты);
- наличие в организме очагов хронической инфекции;
- переохлаждение;
- курение и злоупотребление спиртными напитками;
- вдыхание загрязненного вредными и токсическими веществами воздуха, неблагоприятные условия работы на производстве (загазованность помещения);
- авитаминозы;
Входными воротами является лимфоидное кольцо ротоглотки (здесь формируется первичный очаг). Бета-гемолитический стрептококк фиксируется на эпителии лимфоидной ткани благодаря М-протеину на поверхности своей мембраны (данный белок обладает сродством именно к данному типу ткани).
М-протеин снижает фагоцитарную (первая линия защиты организма) активность клеток, что создает предпосылки для развития местного воспалительного процесса. Помимо местного воспаления, продукты распада возбудителя (экзотоксины) через поврежденный барьер попадают в кровь, вызывая системное воспаление (SIRS).
Возникает гипертермия, токсическое поражение центральной нервной и сердечно-сосудистой систем, а также иммунопатологические процессы, приводящие к паратонзиллярным заболеваниям (острая ревматическая лихорадка, гломерулонефрит).
Самым неблагоприятным событием в данной ситуации является развитие сепсиса, что во многих случаях приводит к летальному исходу.
Виды гнойных ангин и осложнений
По характеру патологического процесса выделяют следующие виды гнойных ангин:
Лакунарная — характеризуется поражением миндалин в области лакун, то есть при осмотре миндалины отёчны, гиперемированы, в области лакун локализуется желтоватое фиброзно-гнойное содержимое в виде белесоватых точек, которые в совокупности образуют рыхлую плёнку, не выходящую за пределы миндалин; плёнка легко отделяется шпателем.
Фолликулярная – характеризуется поражением фолликулярного аппарата миндалин (они гипертрофированы, отёчные, сквозь эпителий видны белесовато-жёлтые скопления гноя, образующие так называемую картину «звёздного неба»).
Некротическая — характеризуется грубым поражением эпителия миндалин, грязно-жёлтый или зеленовато-жёлтый налёт откладывается на поверхности миндалин в виде грубой изрытой плёнки, проникающей глубоко в ткани, трудно отделяемой шпателем (при попытке отделения оголённая поверхность кровоточит); чаще всего пленка выходит за пределы миндалин (на нёбо, язычок); впоследствии на поверхности миндалин остаются рубцовые деформации.
Клиническая симптоматика
Латентный период заболевания длится от нескольких часов до 3 дней. Гнойная ангина характеризуется острым началом, а именно:
- повышением температуры тела (обычно от 39 до 400С);
- ознобом;
- слабостью, вялостью, головной болью, болью в мышцах, нарушением работы желудочно-кишечного тракта (связано с интоксикацией при попадании экзотоксинов возбудителей в кровь), в тяжелых случаях (при некротической ангине может возникнуть потеря сознания, многократная рвота);
- увеличением и болезненностью регионарных лимфоузлов (рядом с очагом воспаления);
- местными проявлениями (боли в горле при глотании, трудности при глотании и приёме пищи);
- у детей клиническая симптоматика помимо всего вышеперечисленного может сопровождаться диспепсическими явлениями (тошнотой, рвотой, расстройством стула, потерей сознания);
Осложнения после гнойной ангины
Гнойная ангина несёт за собой неблагоприятные последствия и осложнения. По времени возникновения они могут подразделяться на ранние и поздние.
К ранним (связанным с распространением воспаления на соседние структуры) относятся:
Данное осложнение связано с распространением воспалительного процесса на евстахиевы трубы и полость внутреннего уха, что сопровождается пульсирующими болями в височной области с поражённой стороны. Несвоевременное лечение данного осложнения впоследствии может привести к тугоухости.
Развитие данного осложнения связывают с распространением воспаления на придаточные пазухи носа (лобные, верхнечелюстные, решетчатые),что сопровождается интенсивными болями в соответствующих отделах, обильным отделяемым из носовых ходов, симптомами интоксикации.
Связаны с поражение слизистой гортани, что сопровождается сухим кашлем, ощущением инородного тела в горле, частичной потерей голоса или афонией (при поражении обоих возвратных гортанных нервов).
- Бронхиты, бактериальные пневмонии
Возникают при распространении воспалительного процесса в нижние отделы бронхо-легочной системы и сопровождаются гипертермией, сухим или продуктивным кашлем с отхождением вязкой мокроты, болью в области грудной клетки.
- Септицемия (размножение возбудителя в крови), септикопиемия (образование гнойных очагов в отдаленных органах)
Наиболее грозное осложнение, приводящее пациента к летальному исходу, так как сопровождается активным размножением возбудителя в кровеносном русле и тотальным поражением всех систем и органов с развитием септического шока.
- Абсцессы мягких тканей, паратонзиллярные абсцессы,флегмоны.
Абсцесс — ограниченное скопление гноя либо образование заполненной гноем полости вследствие расплавления ткани. Могут возникать либо непосредственно в месте входных ворот инфекции (паратонзиллярные абсцессы), либо в соседних клетчаточных пространствах и тканях.
Флегмона – разлитое гнойное воспаление мягких тканей. В отличие от абсцесса не имеет четких границ и достаточно быстро распространяется на соседние клетчаточные пространства.
- Лимфангиит, гнойный лимфаденит регионарных лимфоузлов.
Характеризуется воспалительным процессом в стенке лимфоидных сосудов и лимфатических узлов, расположенных рядом с очагом воспаления.
Поздние осложнения ассоциированы с перекрестной аллергической реакцией организма на антиген (бета-гемолитический стрептококк).
Дело в том, что некоторые ткани в организме человека имеют схожую антигенную структуру с возбудителем и иммунные клетки сенсибилизированного (чувствительного к данному агенту) организма реагируют на собственные ткани как на чужеродные, инициируя в них воспалительные реакции.
К поздним осложнениям гнойной ангины относят:
- Поражение почек (гломерулонефриты);
При данном осложнении поражаются почечные клубочки с последующим нарушением фильтрационной и концентрационной функции почек и развитием хронической почечной недостаточности. Пациент в таком случае нуждается в постоянной гормональной терапии, а в более тяжелой ситуации переводится на гемодиализ.
- Системные воспалительные заболевания (острая ревматическая лихорадка)
Выделяют несколько разновидностей острой ревматической лихорадки:
- Полиартрит (характеризуется поражением крупных суставов)
- Хорея ( поражение нервных волокон и развитием неврологической симптоматики)
- Ревмокардит (поражение сердечной мышцы, сопровождающееся болями в области сердца, развитием аритмий, а в последующем формированием пороков сердца)
- Воспалительные процессы кожи (покраснение)
Диагностический поиск
При постановке правильного диагноза врач опирается на клиническую симптоматику и фарингоскопическую картину. Большое значение имеют также лабораторные исследования, а именно:
- общий анализ крови (кол-во лейкоцитов, лейкоцитарная формула, СОЭ);
- общий анализ мочи;
- биохимия крови (печёночные ферменты, щелочная фосфатаза, С-реактивный белок);
- мазок из ротоглотки (на определение в нём возбудителя);
- определение титра антител к возбудителю в сыворотке крови больного (серологический метод исследования);
Лечебные мероприятия
При лёгкой и средней степени тяжести состояниях лечение проводят амбулаторно, в случае тяжелого течения заболевания с развитием картины инфекционно-токсического шока рекомендована госпитализация в инфекционное отделение или в отделение интенсивной терапии.
В условиях отделения рекомендовано:
- Соблюдать постельные режим первые сутки.
- Питьевой режим (до 1,5-2 литров жидкости в сутки).
- Щадящая диета, витаминная нагрузка (продукты, богатые витаминами С и В).
- Этиотропная (антибактериальная) терапия – защищенные пенициллины (амоксиклав, аугментин),цефалоспорины 2-4 поколений (цефотаксим,цефепим).
- Местная противовоспалительная терапия (орошение и полоскание ротоглотки растворами антисептиков – мирамистин, фурацилин, хлорофиллипт, отвар ромашки).
- Ингаляции растворов антисептиков и антибактериальных препаратов через небулайзер (диоксидин,мирамистин).
- Симптоматическая терапия ( жаропонижающие препараты – парацетамол, нурофен; анальгетики; антигистаминные препараты для подавления местной воспалительной реакции – лоратадин, супрастин).
- После снижения температуры рекомендовано физиолечение: УВЧ-терапия, электрофорез.
Профилактика
Специфических мер профилактики гнойной ангины не существует. Для предупреждения развития данного заболевания необходимо соблюдать ряд правил:
- Своевременно изолировать больных ангиной и бактерионосителей.
- Повышать резистентность организма (ведение здорового образа жизни – отказ от употребления спиртных напитков и табакокурения).
- Устранить вредные бытовые и производственные факторы (пыль, дым, газы).
- Санация очагов хронической инфекции в организме (кариозные зубы, воспалительные заболевания дёсен).
Таким образом, гнойная ангина является очень опасным заболеванием как для детей, так и для взрослого населения и достаточно часто приводит к всевозможным неприятным последствиям и осложнениям (в особенности при несвоевременном или неправильном лечении). Во избежание осложнений, лечащему врачу крайне важно вовремя диагностировать данную патологию и разработать верную тактику ведения пациента.
Признаки гнойного тонзиллита и методы лечения
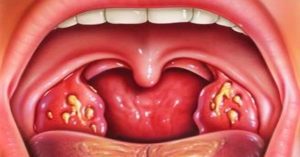
Гнойный тонзиллит является одной из осложненных форм данного инфекционного заболевания, которое развивается в связи с тем, что в миндалинах на протяжении длительного периода времени концентрируется обильное скопление бактериальной микрофлоры, продуктом жизнедеятельности которой является образование гнойных масс.
Они могут проявляться в виде нарывов, либо же формироваться в гнойные пробки, которые по мере своего увеличения в объемах, отделяются от эпителиальной поверхности лакун миндалин и выходят в ротовую полость, а также за ее пределы во время кашля или резкого выдоха.
Лечение гнойного тонзиллита направлено на подавление патогенной активности инфекции, а также санацию лакун миндалин от скопления гнойных масс.
Что это такое, в чем причины и отличия?
Гнойный тонзиллит — это негативные последствия постоянного присутствия в тканях миндалин большого скопления различных форм бактериальной инфекции. На определенном этапе течения хронического тонзиллита, местная иммунная система, предназначенная для защиты горла от патологического влияния микробов, дает системный сбой и болезнетворные микроорганизмы резко увеличивают свою популяцию.
Продуктом жизнедеятельности инфекции являются гнойные массы, которые скапливаются в тех частях гланд, где наибольшая локализация бактерий. В данном случае инфекция проявляет свое присутствие в лакунах миндалин, так как они практически не омываются слюной и создается благоприятная среда для развития микробов.
Отличие гнойного тонзиллита от хронического заключается в том, что этот подвид инфекционного заболевания миндалин протекает в острой форме, сопровождается необратимыми процессами, связанными с разрушением эпителиальной структуры гланд.
Ткани миндалин под воздействием большого количество бактериальной инфекции гниют, а на месте ранее здоровой ткани формируются гнойные бляшки и уплотнения, по внешнему виду напоминающие зернышки пшена.Сам по себе гнойный тонзиллит отличается очень сильным болевым синдромом, а также общей интоксикацией организма, так как вместе с гнойным содержимым лакун миндалин в кровь попадают ядовитые вещества, вырабатываемые бактериями, которые паразитируют в гландах больного.
При развитии гнойного тонзиллита миндалины человека теряют свою природную способность к самоочищению, прекращает свое действие функция защиты организма от проникновения патогенной инфекции, вирусов и грибковых микроорганизмов.
На этом этапе развития заболевания, инфекционная патология требует срочного медикаментозного лечения с использованием сильнодействующих лекарственных препаратов.
В противном случае неизбежно наступают тяжелые осложнения, которые в большинстве случаев имеют необратимые последствия.
Переход хронической формы тонзиллита в гнойную обусловлен присутствием в жизни больного следующих причинных факторов:
- наличие в ротовой полости сопутствующей инфекционной микрофлоры в виде кариеса, хронического гайморита, фронтита и других воспалительных патологий, происхождение которых имеет исключительно бактериальную инвазию в эпителиальные ткани, расположенные в непосредственной близости к миндалинам);
- разрастание аденоидов, которые на протяжении длительного периода времени присутствуют в носовых ходах, планомерно увеличиваются в своих размерах, не подвергаются адекватному медикаментозному лечению и в конечном итоге привели к тому, что спровоцировали обострение хронического тонзиллита, который и без этого отрицательным образом влиял на состояние местной иммунной системы носоглотки;
- механическое повреждение слизистой оболочки миндалин грубой пищей, химическими или лекарственными препаратами, которые раздражают поверхность воспаленных гланд;
- критически слабый местный и общий иммунитет, который сдал свои позиции под воздействием различных внешних и внутренних факторов, развивающихся в организме больного (к таковым обстоятельствам относят аутоиммунные заболевания, злоупотребление вредными привычками, иммуннодефицитные состояния крови, истощение организма);
- переохлаждение, которое продолжалось на протяжении нескольких часов и в последствии снизило защитную функцию иммунной системы, которая и без этого под воздействием хронического тонзиллита, имела ослабленное состояние.
Также нужно учитывать индивидуальные причины возникновения гнойного тонзиллита у каждого больного в отдельности, так как большое значение имеет то, какой образ жизни ведет человек, занимался ли он до этого состоянием своего здоровья, принимал ли лекарственные препараты, посещал врача отоларинголога для получения терапевтических консультаций с дальнейшим назначением курса лечения.
Симптомы и диагностика гнойного тонзиллита у детей и взрослых
Гнойный тонзиллит является острым инфекционным заболеванием. Соответственно и симптоматика болезни также проявляется бурной клинической картиной и сопровождается патологическими признаками, спутать которые опытному врачу инфекционисту или отоларингологу, практически невозможно. Симптомы гнойного тонзиллита у взрослых и детей выглядят следующим образом.
Ком в горле
Это основной и первичный признак того, что в пораженных инфекцией миндалинах начал скапливаться гнойный экссудат.
Больной пытается проглотить образование в области гортани, но неприятное ощущение исчезает только на непродолжительное время, а затем появляется снова.
Это признаки развивающегося острого воспаления и быстрого увеличения в объеме эпителиальных тканей миндалин в результате их отечности.
Болевой синдром
Боль в области воспаленных гланд становится настолько сильной, что она распространяется полностью на всю гортань.
Больному гнойным тонзиллитом становится тяжело жевать пищу, а также глотать ее в связи с тем, что мышечные волокна, отвечающие за осуществление данных рефлексов, сильно воспалены и не могут выполнять свои функции на прежнем уровне.
Чем более остро развивается воспалительный процесс, тем усиливается болевой синдром в области миндалин и горла в целом.
Неприятный запах
Бактериальная микрофлора, развивающаяся на поверхности в тканях миндалин, провоцирует образование устойчивого гнилостного запаха, который слышен из ротовой полости больного во время его дыхания, либо же в ходе беседы.
Появляется не свежее дыхание в связи с тем, что большое количество болезнетворных микробов выделяют сероводород, а также происходит распад тканей гланд, клетки которых были нарушены инфекционным возбудителем гнойного тонзиллита.
Головная боль и повышение температуры
Эти симптомы гнойного тонзиллита у взрослых и детей являются одними из самых опасных, так как свидетельствуют о том, что на фоне патогенной активности бактерий, начался процесс инфекционной интоксикации организма. Он возникает в связи с тем, что микробы выходят за пределы тканей миндалин и в обильном количестве насыщают кровь, а также лимфу больного. Это первый шаг на пути к развитию заражения крови.
Данный симптом гнойного тонзиллита требует срочнейшего купирования во избежания тяжелых осложнений.
Белый налет и гнойные бляшки в гландах
Основной признак гнойного тонзиллита, который дает возможность врачу — отоларингологу или инфекционисту заподозрить именно этот тип заболевания.
Бактериальный налет может покрывать полностью всю поверхность слизистой оболочки миндалин, либо же формировать локальные очаги абсцессов с гнойным содержимым внутри.
Также в разрыхленных участках миндалин формируются гнойные бляшки, которые в большинстве случаев и являются источником гнилостного запаха. Во время их выхода за пределы ротовой полости больной может убедиться в этом лично.
Диагностика гнойного тонзиллита начинается с визуального осмотра состояния горла пациента лечащим врачом, а затем специалист направляет больного в лабораторию для сдачи мазка с поверхности миндалин и передней стенки горла.Это ключевой анализ, который дает доктору информацию о виде инфекции, спровоцировавшей развитие гнойного тонзиллита и позволяет подобрать антибактериальный препарат, который будет максимально эффективен при лечении конкретного пациента.
Как лечить гнойный тонзиллит?
Тонзиллит с гноем требует специфического и радикального лечения, так как само по себе заболевание также отличается остротой своей клинической картины. Поэтому удаление гнойных пробок путем терапевтического воздействия на воспаленные миндалины заключается в выполнении следующих лечебных манипуляций при различных формах гнойного тонзиллита, а именно:
Острый
Гнойные пробки, образовавшиеся в гландах в результате острой формы тонзиллита, удаляются с помощью специального инструментария, используя который врач-отоларинголог вычищает лакуны миндалин, а при необходимости вскрывает абсцессы с экссудатом.
Также больному назначаются внутримышечные инъекции антибактериальных препаратов Амоксилав, Азитромицин, Эритромицин, Гентомицин.
Если же строго следовать лечебному протоколу, то антибиотик должен применяться только после получения заключения лабораторного исследования о состоянии бактериальной микрофлоры тканей миндалин.
Гнойный тонзиллит, протекающий в хронической форме, не требует столь сильнодействующей терапии и в большинстве случаев лечащий врач назначает больному регулярное полоскание горла такими антисептическими растворами, как Фурацилин, Хлоргексидин, Мирамистин, чтобы из лакун миндалин вымывались гнойные бляшки.
Также достаточно эффективным является смазывание гланд раствором Люголя. Антибактериальные препараты при хроническом гнойном тонзиллите применяются крайне редко и только в том случае, если у пациента очень ослабленная иммунная система.
В целом же терапевтический курс для каждого больного хронической или острой формой гнойного тонзиллита подбирается в индивидуальном порядке и на основании клинической картины развития заболевания, а также показателей лабораторных анализов.
Последствия, если запустить болезнь или лечить не правильно?
Негативные последствия при бездействии в лечении гнойного тонзиллита могут быть самыми разнообразными, но все они без исключения носят отрицательный характер для состояния здоровья больного. К таковым относятся следующие осложнения:
- инфекционное поражение сердечной мышцы и сосудов;
- ревматоидный артрит, вызванный тем, что бактерии, попавшие в суставы с миндалин, разрушили соединительную ткань, которая отвечает за нормальную работу суставного узла;
- поражение лимфатических узлов, в области челюсти и шеи;
- интоксикация организма и развитие заражения крови, которое в 95% случаев влечет за собой наступление летального исхода;
- хирургическое удаление миндалин в связи с отсутствием целесообразности их дальнейшего лечения;
- инфекционное воспаление почек и других жизненно важных органов.
Чтобы не допустить наступления отрицательных последствий в связи с развитием в миндалинах гнойного тонзиллита, следует своевременно обращаться за медицинской помощью и полностью проходить весь курс медикаментозной терапии, дабы заболевание не переходило в хроническую форму течения с периодическими обострениями.
