Как проявляется и чем опасна моноцитарная ангина?
Что за болезнь мононуклеоз и как лечить
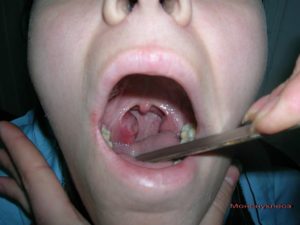
С инфекционным мононуклеозом сталкиваются везде. Даже в развитых европейских странах регистрируется это заболевание. Преимущественно болеют им лица молодого возраста и подростки 14-18 лет. Намного реже мононуклеоз встречается у взрослых, так как люди после 40 лет, как правило, к этой инфекции имеют иммунитет. Давайте разберемся, мононуклеоз — что это за болезнь и как с ней бороться.
Что такое мононуклеоз
Мононуклеоз – это острое инфекционное заболевание, сопровождающееся высокой температурой, поражением лимфатических узлов, ротоглотки. В болезненный процесс вовлекается селезенка, печень, изменяется состав крови.
Мононуклеоз (шифр-код по МКБ 10) имеет еще несколько названий: моноцитарная ангина, болезнь Филатова, доброкачественный лимфобластоз.
Источником инфекции и резервуаром мононуклеоза является человек со слабовыраженной болезнью или носителем возбудителя.
Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр семейства Herpesviridae. Его отличие от остальных вирусов герпеса заключается в том, что клетки активируются, а не погибают.
Возбудитель неустойчив к внешней среде, поэтому под воздействием дезинфекантов, высокой температуры или при высыхании быстро погибает.Инфицированные вирусом люди выделяют его на протяжении после излечения 6-18 месяцев со слюной.
Чем опасен вирус Эпштейн-Барра
Вирусный мононуклеоз опасен тем, что сразу после попадания в кровоток атакует В-лимфоциты – клетки иммунной системы.
Однажды попав при первичном инфицировании в клетки слизистой оболочки, вирус остается в них пожизненно, ведь полному уничтожению не подается, как все вирусы герпеса.
Инфицированный человек, в силу пожизненного нахождения в нем инфекции Эпштейн-Барра, является ее переносчиком до самой смерти.
После проникновения внутрь иммунных клеток вирус приводит их к трансформации, из-за чего они, размножаясь, начинают вырабатывать антитела к самим себе и к ифекции.
Интенсивность размножения приводит к тому, что клетки заполняют селезенку и лимфоузлы, провоцируя их на увеличение.
Антитела к вирусу – это очень агрессивные соединения, которые, попав в ткань или орган человеческого оганизма, провоцируют такие заболевания, как:
- Красная волчанка.
- Сахарный диабет.
- Ревматоидный артрит.
- Тиреоидит Хасимото.
Как передается человеку мононуклеоз
Зачастую инфекционный мононуклеоз передается от человека-носителя к здоровому воздушно-капельным путем или со слюной. Вирусом можно заразиться через руки, при половом акте или поцелуе, через игрушки или предметы обихода. Медики не исключают факта передачи мононуклеоза во время родовой деятельности или переливания крови.
Люди очень восприимчивы к вирусу Эпштейн-Барра, но преобладает стертый или атипичный мононуклеоз (легкая форма). Только при состоянии иммунодефицита инфекция способствует генерализации вируса, когда болезнь переходит в висцеральную (тяжелую) форму.
Симптомы и признаки болезни
Характерные критерии первых дней заражения мононуклеозом – это увеличение размеров селезенки и печени. Иногда во время болезни отмечается сыпь на теле, боли в животе, синдром хронической усталости. В ряде случаев при мононуклеозе нарушаются функции печени, на протяжении нескольких первых дней держится температура.
Развивается заболевание постепенно, начинаясь с ангины и высокой температуры. Потом лихорадка и сыпь при мононуклеозе исчезают, налеты на миндалинах проходят. Через некоторое время после начала лечения мононуклеоза все симптомы могут возвратиться. Плохое самочувствие, упадок сил, увеличение лимфатических узлов, снижение аппетита иногда продолжается несколько недель (до 4 и более).
Диагностика заболевания
Распознавание болезни проводится после тщательной лабораторной диагностики инфекционного мононуклеоза. Врач рассматривает общую клиническую картину и анализ крови больного на ЦПР (полимеразную цепную реакцию).
Современная медицина способна выявить вирус без анализа выделения из носоглотки. Врач знает, как диагностировать и вылечить мононуклеоз по наличию антител в кровяной сыворотке еще на стадии инкубационного периода болезни.
Для постановки диагноза мононуклеоз используются также серологические способы, которые направлены на выявление антител к вирусу. Когда диагноз инфекционного мононуклеоза поставлен, в обязательном порядке проводится трехкратное исследование крови на определение наличия антител к антигенам ВИЧ, так как эта инфекция на начальной стадии развития тоже иногда дает симптомы мононуклеоза.
Как лечить мононуклеоз
Болезнь с легкой или среднетяжелой стадией вполне лечится в домашних условиях, однако больной изолируется от остальных. При тяжелой форме мононуклеоза требуется госпитализация, при которой учитывается и степень интоксикации организма. Если заболевание протекает на фоне поражения печени, то в больнице назначается лечебная диета №5.
Специфических методов лечения мононуклеоза любой этиологии на сегодняшний день не существует. Медиками после изучения истории болезни проводится симптоматическая терапия, при которой назначаются противовирусные препараты, антибиотики, дезинтоксикационные и общеукрепляющие лекарства. Обязательно назначаются полоскание ротоглотки антисептиками.
Если бактериальные осложнения во время мононуклеоза отсутствуют, то лечение антибиотиками противопоказано. При наличии признаков асфиксии, если миндалины увеличены сильно, показан курс лечения глюкокортикоидами. Детям после восстановления организма еще полгода запрещается делать профилактические прививки во избежание появления осложнений мононуклеоза.
Медикаментозное лечение: препараты
Инфекционный мононуклеоз даже при полном отсутствии лечения может пройти самостоятельно со временем. Но чтобы болезнь не перешла в хроническую стадию, больным рекомендуется проводить терапию не только народными средствами, но и медикаментозную. После обращения к врачу пациенту при мононуклеозе назначается пастельный режим, специальная диета и прием следующих медикаментов:
- Ацикловир. Противовирусный препарат, уменьшающий проявление вируса Эпшейн-Барра. При мононуклеозе взрослым препарат назначают 5 раз/день по 200 мг. Принимать его следует на протяжении 5 дней. Детская доза составляет ровно половину от взрослой. При беременности лечение препаратом назначают в редких случаях под строгим врачебным наблюдением.
- Амоксиклав. При инфекционном мононуклеозе этот антибиотик назначают, если у пациента острая или хроническая форма болезни. Взрослым нужно принимать в день до 2 граммов лекарства, подросткам – до 1,3 г. Детям младше 12 лет дозировку назначает педиатр в индивидуальном порядке.
- Супракс. Полусинтетический антибиотик, который назначают при инфекционном мононуклеозе один раз в сутки. Взрослым полагается одноразовая доза 400 мг (капсулы). Курс приема лекарства во время болезни длится от 7 до 10 дней. Для детей (6 мес – 2 года) при мононуклеозе используется суспензия в дозе 8 мг на 1 кг веса.
- Виферон. Противовирусный иммуномодулятор, повышающий иммунитет. При первых признаках мононуклеоза назначают гель или мазь для применения (наружного) на слизистых оболочках. Наносится препарат во время болезни на пораженную область в течение недели до 3 раз/сутки ежедневно.
- Парацетамол. Анальгетик, который обладает жаропонижающим и противовоспалительным действием. Назначают при острой форме мононуклеоза пациентам всех возрастов (головная боль, лихорадка) по 1-2 табл. 3 раза/сутки 3-4 дня. (См. подробную инструкцию по применению Парацетамола).
- Фарингосепт. Обезболивающее средство, помогающее снимать боли в горле при мононуклеозе. Назначают, независимо от возраста, по 4 рассасывающие таблетки в сутки. Принимают препарат не более пяти дней подряд.
- Циклоферон. Иммуномодулирующее и противовирусное лекарство, эффективное при вирусе герпеса. Подавляет его репродукцию на самых ранних сроках мононуклеоза (от 1 суток). Детям до 12 лет и взрослым пациентам назначают внутрь по 450/600 мг суточной дозы. Для детей от 4 лет суточный прием составляет 150 мг.
Лечение мононуклеоза народными средствами
Вылечить мононуклеоз натуральными средствами можно тоже, но существует риск возникновения различных осложнений. Сократить течение болезни и облегчить симптомы помогут следующие народные рецепты:
- Цветочный отвар. Возьмите в одинаковых дозах свежесобранные или сухие цветки ромашки, шалфея, календулы. После перемешивания залейте кипятком, настаивайте минут 15-20. Для повышения иммунитета и уменьшения интоксикации печени во время инфекционного мононуклеоза пейте 3 раза в день по 1 стакану (150-200 мл) отвара до улучшения состояния.
- Травяной отвар. Чтобы уменьшить при инфекции боли в горле, полощите его каждые 2 часа отваром из измельченных плодов шиповника (1 ст. л.) и сухой ромашки (150 г). Заварите ингредиенты в термосе на 2 часа, после чего полощите горло до полного выздоровления.
- Капустный отвар. Витамин С, который в большом количестве находится в белокочанной капусте, поможет быстрому выздоровлению и снимет лихорадку. Варите капустные листья минут 5, после отвар настаивайте до остывания. Каждый час принимайте по 100 мл капустного отвара до прекращения лихорадки.
Лечебная диета
Как уже упоминалось, при инфекционном мононуклеозе поражается печень, поэтому во время болезни следует правильно питаться. Продукты, которые больной должен употреблять в этот период, должны быть обогащены жирами, белками, углеводами и витаминами. Прием пищи назначается дробный (5-6 раз/день). Во время лечебной диеты нужны следующие продукты:
- нежирные молокопродукты;
- постное мясо;
- овощные пюре;
- свежие овощи;
- сладкие фрукты;
- рыбные супы;
- нежирная морская рыба;
- морепродукты;
- немного пшеничного хлеба;
- каши, макаронные изделия.
Во время лечебной диеты откажитесь от сливочного и растительного масла, сыра твердых сортов, жирной сметаны, колбас, сосисок, копченостей. Нельзя есть маринады, соленья, консервы. Поменьше кушать грибов, пирожных, тортов, хрена. Категорически запрещено принимать в пищу мороженое, лук, кофе, фасоль, горох, чеснок.
Возможные осложнения и последствия
Инфекция мононуклеоза летально заканчивается очень редко, но болезнь опасна своими осложнениями. Вирус Эпштейна-Барр обладает онкологической активностью еще в течение 3-4 месяцев после выздоровления, поэтому в этот период нельзя пребывать на солнце.
После болезни иногда развивается поражение головного мозга, воспаление легких (двустороннее) с тяжело протекающим кислородным голоданием. Возможен во время болезни разрыв селезенки.
Если у ребенка ослаблен иммунитет, то мононуклеоз может привести к желтухе (гепатиту).
Профилактика мононуклеоза
Как правило, прогноз болезни всегда благоприятный, но симптомы мононуклеоза схожи со многими вирусами: гепатитом, ангиной и даже ВИЧ, поэтому при первых же признаках болезни обращайтесь к врачу.
Чтобы избежать заражения, старайтесь не кушать из чужой посуды, по возможности не целоваться в губы лишний раз, чтобы не проглотить заразную слюну. Однако главная профилактика болезни – хороший иммунитет.
Ведите правильный образ жизни, нагружайте организм физически, принимайте здоровую пищу, и тогда никакая инфекция не победит вас.
Моноцитарная ангина: симптомы, диагностика и лечение
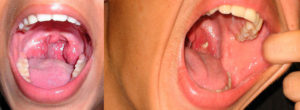
Моноцитарная ангина или инфекционный мононуклеоз – острое респираторное заболевание. Его провоцирует вирус Эпштейна-Барра. Он передается воздушно-капельным путем от носителя к здоровому человеку. Патология сопровождается резким повышением температуры, увеличением лимфоузлов, печени, селезенки и воспалением гортани.
Мононуклеоз поражает большинство органов и тканей организма. Болезнь сопровождается острым тонзиллитом, лихорадкой, общей слабостью и лейкоцитозом.
Вирус Эпштейна-Барра, из-за которого развивается заболевание, относится к семейству герпесвирусов. Он развивается в лимфоцитах – главных клетках иммунной системы – и вызывает увеличение их количества.
Заражение моноцитарной ангиной происходит только при непосредственном контакте с больным: поцелуе, использованием одних предметов гигиены и быта. В основном патологии подвержены дети и подростки. После 35 лет болезнь практически не возникает. Это связано с тем, что у взрослых уже выработан иммунитет против вируса. Однако мононуклеоз может проявиться у людей, больных ВИЧ.
Симптомы
Мононуклеарная ангина сопровождается следующими симптомами:
- Воспаление миндалин.
- Увеличение селезенки, печени и лимфоузлов.
- Повышение температуры тела до 40 °C, лихорадка и озноб.
- Изменение глотки: вначале по признакам катаральной ангины, а потом на миндалинах образуются серо-желтые пленки.
- Головная боль и ломота в мышцах.
- Общая слабость.
- У 10–15% пациентов появляется сыпь, подобная высыпаниям при краснухе или кори.
Чаще всего увеличиваются подчелюстные лимфатические узлы и на шее. Реже – в паху и подмышками. Их пальпация болезненна. Воспаление может сохраняться еще две недели после выздоровления.
Температура в среднем держится 4–5 недель. Она может периодически спадать, а затем снова подниматься. И также у детей возникает воспаление носоглотки и, как следствие, заложенность носа. При этом отсутствуют серозные выделения.
В крови больного обнаруживаются особые кровяные клетки – мононуклеары. Это измененные клетки группы лейкоцитов – моноциты. Их наличие напрямую указывает на развитие моноцитарной ангины.
Диагностика
Мононуклеоз легко определяется на обычном осмотре. Клиническая картина четкая, сопровождается характерными симптомами. Однако необходима дифференциальная диагностика и исключение других заболеваний:
- Дифтерии.
- Агранулоцитоза – патологического снижения уровня лейкоцитов.
- Язвенно-некротической ангины.
- Эпидемического паротита – свинки.
- Туберкулезного лимфаденита.
- Брюшного тифа.
- Острого лейкоза.
Дополнительно проводятся общий и биохимический анализы крови на наличие мононуклеарных клеток и УЗИ брюшной полости, чтобы определить увеличение печени и селезенки.
Лечение
При моноцитарной ангине проводится симптоматическая терапия. Специфических препаратов для лечения заболевания нет. Поэтому методы направлены на снятие признаков патологии.
План лечения разрабатывает врач-инфекционист. Если у больного легкая форма, терапию можно проводить на дому. При остром мононуклеозе необходима госпитализация.
Курс терапии состоит из следующих пунктов:
- Применения местных сосудосуживающих препаратов.
- Назначения иммуномодулирующих и иммуностимулирующих средств.
- Приема противовирусных препаратов и кортикостероидов.
- Введения гепатопротекторов при значительных повреждениях печени.
- Если мононуклеарная ангина сопровождается бактериальной инфекцией, выписывают антибиотики пенициллиновой группы. В остальных случаях их применение необоснованно. Более того, они могут усугубить состояние больного из-за отрицательного влияния на печень.
- Дополнительно назначают жаропонижающие медикаменты, полоскания горла и очищение миндалин от пленок.
Лечение мононуклеоза можно совмещать с фитотерапией. Применяют отвары трав:
- ромашки;
- бессмертника;
- календулы.
Восстановительный период
Во время болезни и некоторое время после нее обязательно соблюдение постельного режима и строгой диеты. Пища должна быть легкоусвояемой и разнообразной. Запрещены «вредные» продукты:
- копчености,
- сладости,
- острые блюда,
- фаст-фуд.
Ежедневный рацион должен включать мясо птицы, рыбу, молочные продукты, легкие супы, свежие овощи и фрукты.
Питаться необходимо дробно, 5–6 раз в день. А также показано обильное питье. Диеты придерживаются не только во время болезни, но и после нее: от нескольких месяцев до года, пока печень и селезенка не восстановятся.
В течение года запрещены резкие смены климата: поездки на курорты и в лагеря. Первый месяц ограничивают физические нагрузки. Занятия спортом возобновляют постепенно. На восстановление положительно влияют неспешные прогулки на свежем воздухе.И также раз в два месяца необходимо проходить диагностическое обследование. Это поможет избежать рецидива моноцитарной ангины и осложнений.
Возможные осложнения
Прогноз лечения мононуклеоза положителен. Осложнения появляются редко. Однако при несвоевременной или некорректной терапии возможно развитие:
- Аутоиммунной анемии.
- Гемолитической анемии.
- Тромбоцитопении.
- Гранулоцитопении.
- Энцефалита.
- Полиневрита.
- Менингоэнцефалита.
- Миелита.
- Поражения лицевого нерва, приводящему к параличу мимики.
- Увеличения глоточных или трахейных узлов и, как следствие, проблем с органами дыхания.
- Иммунодефицита.
- Желтушной формы гепатита.
В некоторых случаях при инфекционном мононуклеозе есть вероятность присоединения стафилококка или стрептококка. Кроме того, иногда встречаются изменения сердечного ритма, развитие миокардита и перикардита.
Во избежание осложнений лечение моноцитарной ангины всегда проводится под контролем врача. Патология развивается резко и сопровождается тяжелыми симптомами. Необходима полная изоляция больного, сведение к минимуму контактов со здоровыми людьми, стерилизация предметов гигиены и быта. Однако вирус может передаться еще до появления признаков, в инкубационный период.
Моноцитарная ангина у детей: симптомы, диагностика и исследования, лечение
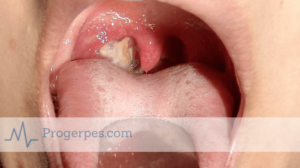
Вирусные воспаления ротоглотки к типичным бактериальным ангинам отношения не имеют. Первоначальные симптомы могут быть схожими, но лечение назначается разное. Бактериальные инфекции лечатся с помощью антибиотиков, вирусы этими препаратами лечить опасно.
В природе существует несколько миллионов всевозможных вирусов, но только пять тысяч из них детально описаны, что говорит о сравнительно небольших достижениях в области вирусологии. Из-за этого акцент в лечении делается на вакцинации и симптоматическую терапию.
Моноцитарная ангина
Синонимы болезни:
- Болезнь Филатова.
- Доброкачественный лимфобластоз.
- Инфекционный мононуклеоз.
Возбудитель болезни — герпесоподобный вирус Эпштейна-Барр, названный в честь открывших его учёных. Он активирует размножение поражённых им клеток, прочие же вирусы герпеса вызывают их гибель.
Во внешней среде этот возбудитель быстро погибает, воздействие высоких температур и химических препаратов для поддержания санитарных норм также вызывает его гибель.
Патологический процесс затрагивает миндалины, лимфатические узлы, кровеносную систему, печень и селезёнку.
Инкубационный период длится от одной недели до 20 дней.
В отличие от бактериальных ангин вирусные формы не вызывают гнойных образований на гландах и значительно реже нуждаются в стационарном лечении.
Для грибковых поражений ротоглотки характерна стёртая симптоматика со слабовыраженным воспалительным процессом. В отличие от них вирусные инфекции носят острый характер.
Что такое вирус Эпштейна-Барр и чем он опасен, смотрите в нашем видео:
Причины заболевания
- Повышение активности собственной патогенной микрофлоры на фоне снижения иммунитета.
- Передача возбудителя от заболевшего человека.
Эпидемий моноцитарная ангина не вызывает, но заражение все же может произойти при тесном контакте с заболевшим человеком (использование чужих гигиенических средств, переливание крови, поцелуи, поездки в общественном транспорте).
Вирус Эпштейна-Барр, появившись в организме человека, остаётся в нём на всю жизнь, но проявляется он только в случаях сильного снижения иммунных сил.
Провоцирующие факторы, группа риска
Повышенная заболеваемость наблюдается в юношеском возрасте. К тридцати годам, как правило, у людей формируется стойкий иммунитет к данной инфекции. После 40 лет случаи заражения крайне редки, исключения составляют ВИЧ-инфицированные пациенты.
Дети чаще всего заражаются этим вирусом в детском саду, где большое скопление детей провоцирует постоянное тесное контактирование между ними.
К провоцирующим факторам также относятся:
- Переохлаждения.
- Недолеченные инфекционные болезни.
- Период ремиссии.
- Несоблюдение гигиены.
- Авитаминоз.
- Хронические болезни лор-органов.
- Истощение.
- Нарушение обмена веществ.
- Стрессовые ситуации.
О причинах моноцитарной ангины рассказывает доктор Комаровский:
Общие
Характерная для этой болезни симптоматика может проявляться в комплексе или выборочно:
- Недомогание.
- Мигрень.
- Насморк.
- Увеличение гланд, покраснение окологлоточных тканей.
- Болевые ощущения в мышцах и суставах.
- Повышение температуры (наблюдается от нескольких дней до месяца).
- Глотание осложнено болью в горле.
- Лимфоузлы увеличены (их болезненность выражена слабо).
- Присоединение к инфекции простого вируса герпеса.
Примерно через неделю наступает самая тяжёлая стадия болезни:
- Резкое ухудшение общего состояния.
- Токсикоз.
- Увеличение печени и селезёнки.
- В горле могут проявиться признаки смешанной бактериальной инфекции.
- Образование желтоватого налёта на гландах.
- Желтушность кожи, глаз.
- Сыпь, не сопровождающаяся зудом.
- Потемнение мочи.
Через пару недель происходит постепенное стихание острой симптоматики.
Симптомы и признаки моноцитарной ангины
У детей
К общим симптомам часто добавляются:
- Аллергии.
- Потеря аппетита.
- Бессонница.
- Сыпь на спине и животе в виде розовых пятен.
- Опухоли на переносице и над бровями.
- Расстройства кишечника и желудка.
- Конъюнктивит.
У взрослых
- Симптоматика может носить стёртый характер, периодически то обостряясь, то затихая.
- На фоне хронических недугов болезнь может длиться значительно дольше, чем у детей.
Медикаментозно
- Жаропонижающие лекарства (парацетамол, аспирин, Колдрекс, Панадол, Эффералган). Детям предпочтительней препараты с пониженным содержанием основного компонента в виде суспензий.
- Эффективней всего при борьбе с вирусами действует ибупрофен и лекарства на его основе (Нурофен, Ибуклин, Ибуфен).
- Хорошо снимают воспаления глюкокортикоиды (преднизолон, гидрокортизон, дексаметазон).
- Для обеспечения дыхательной функции при удушье проводят экстренную крикоконикотомию (прокол мембраны между кадыком и перстневидным хрящом).
- При сильном токсикозе больному ставят капельницы с большим количеством физраствора.
- Иммуномодуляторы обычно используют при остаточных явлениях болезни (Иммудол, Иммунал, эхинацея).
- Применение витаминных комплексов способствует укреплению иммунитета.
- Для местного лечения применяют регулярные полоскания горла антисептическими средствами (фурацилин, ромашка аптечная, сода).
Народными средствами
Ингаляции:
- Состав из цветков ромашки, календулы, шалфея и душицы.
- Сок свежего лука с добавлением хлорида натрия.
- Настой из сосновых почек.
- Отвар картофельных очисток с кедровым маслом, тимьяном и шалфеем.
- Горячий настой с анисовым и эвкалиптовым маслом (1/2).
- Бальзам «Звёздочка», добавленный в кипяток.
Полоскания:
- Медовая смесь ( 3 чайные ложки мёда на стакан воды или молока).
- Разбавленный водой яблочный уксус.
- Свежий сок свёклы или картофеля.
- Эвкалиптовый отвар.
- Чесночный настой.
- Вода с лимонным соком.
При использовании полосканий и ингаляций важна регулярность. При сильных воспалениях горла интервал между процедурами должен составлять не больше часа.
Физиотерапия
Комплексный подход к лечению позволяет быстрее справиться с вирусом и избежать нежелательных последствий, но в период обострения болезни курсы физиотерапии проводить нельзя.
Наиболее распространены следующие методы:
- УФ — облучение миндалин.
- Лечение лазером.
- Электрофорез.
- Светолечение.
Особенности лечения при беременности
При планировании беременности необходимо произвести комплексное обследование на наличие в организме герпетических вирусов. В течение года после перенесённого инфекционного мононуклеоза беременность вообще нежелательна. Примерно столько времени нужно, чтобы восстановился состав крови, и исчезли другие остаточные явления.
Вирус Эпштейна-Барр может привести к патологиям развития плода вплоть до срыва беременности.
В том случае, когда уберечься от болезни не удалось, лечение обязательно должно проходить в условиях стационара под врачебным контролем. Врач, сопоставив все риски, выберет наиболее оптимальный вариант терапии.
Возможные осложнения, чем опасно заболевание
- Удушье.
- Разрыв селезёнки.
- Пневмония.
- Менингит.
- Энцефалит.
- Полиневрит.
- Перикардит.
- Анемия.
- Почечная недостаточность.
Профилактика и меры предосторожности при общении с больным
- Детям, имевшим контакт с больным человеком, назначают иммуноглобулин.
- Помещение, где находится пациент, регулярно проветривается. Каждый день делается влажная уборка с дезинфицирующими средствами.
- При общении с вирусоносителем нужно соблюдать строгую личную гигиену.
- В целях укрепления иммунитета необходима витаминизированная пища, полноценный отдых и умеренные физические нагрузки.
- В период распространения вирусных заболеваний желательно сократить до минимума посещение общественных мест.
Специальных вакцинаций от моноцитарной ангины не существует.
Меры предосторожности
Прогноз
Неосложнённая моноцитарная ангина имеет благоприятный прогноз. Осложнения в значительной степени усугубляют болезнь, но случаются редко. Особую опасность представляют асфиксия и разрыв селезёнки.
Средняя продолжительность болезни — 1 месяц, но остаточные явления (изменение состава крови, увеличение печени и селезёнки) наблюдаются в течение 6 — 12 месяцев.
Загрузка…
Моноцитарная ангина: особенности течения
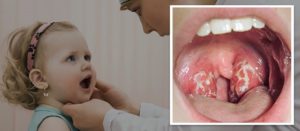
Моноцитарная ангина является проявлением инфекционного мононуклеоза и относится к числу острых инфекционных заболеваний, протекающих с поражением миндалин, увеличением лимфатических узлов, печени и селезенки, а также типичными изменениями в формуле крови. Заболевание встречается преимущественно у детей, реже – у лиц молодого возраста.
Причины
Причина инфекционного мононуклеоза и, в частности, моноцитарной ангины — вирус Эпштейна (Эпстайна)-Барр.
Возбудителем болезни считается вирус Эпстайна-Барр из семейства герпевирусов.
Источником инфекции является больной человек или вирусоноситель. Моноцитарная ангина относится к малоконтагиозным заболеваниям, поэтому заражение происходит воздушно-капельным путем только при наличии тесного контакта.
Способствует этому пользование общей посудой, постелью и т. д.
Симптомы моноцитарной ангины
Клинической манифестации болезни предшествует инкубационный период, который может иметь продолжительность от 4 до 28 дней. В это время больные могут отмечать:
- общую слабость,
- недомогание,
- плохой аппетит.
Для инфекционного мононуклеоза характерно острое начало с лихорадкой, ангиноподобными изменениями в глотке, увеличением печени, селезенки и лимфатических узлов:
- При этом температура повышается до 38 градусов (реже до 40) и сопровождается умеренной интоксикацией. Лихорадка в среднем сохраняется 6-10 дней (иногда даже до 3-4 недель) и может иметь волнообразный или рецидивирующий характер.
- Патологические изменения в глотке появляются в первые дни болезни. Сначала они могут напоминать банальную ангину, но по мере прогрессирования заболевания миндалины увеличиваются, покрываются грязно-серыми налетами, которые распространяются на небные дужки и заднюю стенку глотки. Эти налеты могут сохраняться на миндалинах несколько недель или месяцев. У части больных язычная и небные миндалины увеличиваются настолько, что затрудняют дыхание через рот.
- На 2-4 сутки болезни у пациента увеличиваются лимфатические узлы, сначала регионарные, затем отдаленные. При пальпации они умеренно болезненны, не спаяны с окружающими тканями и имеют эластическую консистенцию. Одновременно с лимфоузлами увеличивается печень и селезенка. К концу лихорадочного периода они постепенно уменьшаются до нормальных размеров.
Наряду с клиническими проявлениями у таких больных выявляются типичные изменения в крови. В разгар болезни:
- увеличивается общее число лейкоцитов;
- отмечается сдвиг формулы белой крови влево;
- резко увеличивается число моноцитов и лимфоцитов;
- появляются атипичные мононуклеары.
При этом в составе красной крови патологии не определяется. Эти изменения нарастают к 6-10 дню болезни, затем подвергаются медленному обратному развитию. Процесс нормализации формулы крови иногда затягивается на несколько месяцев и даже лет.
В редких случаях моноцитарная ангина может сопровождаться:
- геморрагическим диатезом;
- повторными кровотечениями.
Особенности течения
В большинстве случаев моноцитарная ангина протекает в классическом варианте, описанном выше. Однако существуют и другие клинические формы болезни:
- Стертая (симптомы заболевания выражены слабо, в крови выявляется значительный моноцитоз).
- Псевдоязвенная (характеризуется повышенным содержанием лейкоцитов в крови и напоминает острый лейкоз).
- Астеническая (при этой форме болезни нет лейкоцитоза; в крови выявляется лейкопения, которая обуславливает астенический синдром).
- Аденопатическая (преобладание реакции лимфатических узлов без изменения гемограммы).
Лечение
В период лихорадки больному моноцитарной ангиной показан постельный режим.
В настоящее время специфической терапии моноцитарной ангины не существует, поэтому лечебные мероприятия носят симптоматический характер и направлены на облегчение состояния пациента и предупреждение бактериальных осложнений.
- Таким больным рекомендуется постельный режим на период лихорадки, обильное питье и питание, обогащенное витаминами.
- Могут назначаться противовирусные, нестероидные противовоспалительные средства, полоскания горла антисептическими растворами.
- В тяжелых случаях для подавления лимфоцитарной реакции и уменьшения воспаления назначают кортикостероиды коротким курсом.
- С целью предупреждения присоединения бактериальной инфекции применяются антибактериальные препараты широкого спектра в средних дозах (аминопенициллины, цефалоспорины).
Прогноз относительно выздоровления благоприятный. Повторные случаи болезни в литературе не описаны.
Заключение
Моноцитарная ангина является достаточно тяжелым, истощающим, но не опасным для жизни заболеванием. Сроки постановки диагноза и начала лечения на продолжительность болезни практически не влияют. Однако, учитывая сходство с другими более грозными патологиями (такими как лейкоз, агранулоцитоз, дифтерия), точный диагноз должен быть установлен как можно раньше.
Оценка статьи: (проало 1, рейтинг: 5,00 5)
Загрузка… Поделись в соцсетях
Моноцитарная ангина
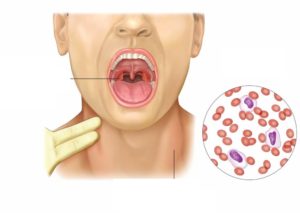
Нарушения в организме вызывает вирус Эпштейна-Барр, относящийся к вирусам герпеса человека. Возбудитель влияет на B-лимфоциты, нарушая процессы их запрограммированной гибели. Вследствие этого происходит их трансформация и неконтролируемое размножение.
В случае угнетения ещё и гуморальных механизмов иммунитета будет происходить непрерывная пролиферация вирусного материала, образование в органах, состоящих из лимфоидной ткани, возникновение аутоиммунных реакций.
В конце концов, всё это может привести к вторичному иммунодефицитному состоянию.
Патогенез ангины при инфекционном мононуклеозе включает в себя 6 стадий:
- инфицирование;
- разрушение заражённых клеток;
- развитие патологического процесса:
- продуктивный вариант;
- непродуктивный вариант.
- иммуносупрессия;
- формирование иммунного ответа;
- иммунный ответ.
Моноцитарная ангина проходит стадию инфицирования путём внедрения в слизистую оболочку дыхательных путей. Вирус адсорбируется на эпителиальных клетках носового и глоточного отделов, а также в клетках слюнных желёз. Далее, происходит поражение B- и T-лимфоцитов, натуральных киллеров, макрофагов и эндотелиоцитов, а также нейтрофилов.
Затем происходит лизис инфицированных клеток путём воздействия на них цитотоксинов. Это приводит к выделению большого количества антигенов вируса и освобождению веществ, вызывающих лихорадку. Также в кровь выделяются вещества, поражающие миндалины, селезёнку и печень.
Для острого мононуклеоза характерен продуктивный вариант развития патологического процесса.
В это время болезнь будто бы проходит, однако на данном этапе происходит репликация вирусной ДНК, синтез составных частей вируса.
В результате происходит созревание вируса и его высвобождение из клетки-хозяина вместе с гибелью последней. Клинически этот период заболевание соответствует рецидиву моноцитарного тонзиллита.
При непродуктивном варианте внедрение вируса-возбудителя ангины мононуклеарной возникает ситуация неуязвимости патогена. Он становится как бы невидимым для иммунной системы организма. При таком варианте заболевание переходит в хроническую форму. Если возникает иммунодефицит, то болезнь вновь может перейти в острую стадию.Моноцитарная ангина переходит в стадию иммуносупрессии при выработке вирусом Эпштейна-Барр цитокинов, замедляющих работу гамма-интерферонов, уменьшающих работу стволовых клеток крови, а также ингибирующих выход из красного костного мозга дифференцированных клеток.
Интенсивная продукция противовоспалительных цитокинов в острой фазе приводит к реализации клеточного иммунного ответа и циклическому характеру течения инфекции. Нарушение цитокинов регуляции приводит к тому, что вирус как бы ускользает от иммунокомпетентных клеток.
При мононуклеарной ангине эффективный иммунный ответ включает в себя как клеточные, так и гуморальные реакции. При остром течении иммунный ответ напряжённый, нарастающий вместе с тяжестью заболевания.
Он характеризуется:
- лейкоцитозом;
- абсолютным лимфоцитозом;
- увеличение числа иммуноглобулинов.
Сам иммунный ответ включает в себя формирование антител к ядерным антигенам, которые при мононуклеарной ангине сохраняются на протяжении всей жизни. Они не обладают противовирусным действием, а лишь маркируют вирус в крови, указывая на латентное течение инфекции.
Причины возникновения моноцитарной ангины
Основной причиной моноцитарной ангины является заражение вирусом Эпштейна-Барр, который вызывает инфекционный мононуклеоз – один из самых распространённых вирусных организмов в мире.
Первичное заражение происходит в детстве и подростковом возрасте с развитием синдрома острого мононуклеоза. Даже после излечения часть вируса всё равно остаётся в организме человека, таким образом, он становится вирусоносителем на всю жизнь.
Доказана роль вируса в развитии ряда онкологических заболеваний.
К 40 годам почти 90% являются носителями вируса Эпштейна-Барр, половина из них перенесла острый мононуклеоз в детском и подростковом возрасте. Первичное инфицирование может произойти и в первые полгода жизни. Это происходит с развитием характерного синдромокомплекса.
В развитых странах заражения вирусом происходит позже – в 15-19 лет. Наиболее тяжело инфекционный мононуклеоз протекает у лиц старше 24 лет.
В 60-80% случаев болезнь протекает бессимптомно, в 20-40% – развивается острая форма инфекции, в числе симптомов которой фебрильная температура, моноцитарная ангина, лимфаденит, увеличение селезёнки и печени, а также изменения в формуле крови.
Мононуклеарная ангина, вызванная инфекционным мононуклеозом, является антропонозным заболеванием. Источник – больные с острой и латентной формой болезни, а также вирусоносители.
Симптомы моноцитарной ангины у детей и взрослых
Инкубационный период – 5-7 недель. Продромальный период начинается с недомогания, нарушения сна, снижения аппетита.
Основные симптомы моноцитарной ангины следующие:
- резким подъемом температуры тела до 39-40 С0;
- лимфаденит. В процесс сначала вовлекаются зачелюстные, шейные и затылочные лимфатические узлы, а затем – подмышечные, абдоминальные и паховые.
Высокая температура при ангине обусловливает тяжёлое течение общей интоксикации организма. В период разгара лимфаденита у 85-96% больных наблюдаются изменения в глотке, напоминающие или банальный тонзиллит или дифтерийный, или язвенно-пленчатый.
В отличие от них моноцитарная ангина начинается с резкого отека слизистой оболочки глотки и элементов лимфаденоидного кольца, что приводит к затруднению носового дыхания, гнусавости, заложенность ушей.
В отдельных случаях отек и инфильтрация миндалин достигают значительной степени и вызывают затруднение дыхания.
Сходство симптомов моноцитарной ангины с дифтерийной бывает настолько велико, что более чем в 2/3 случаев ошибочно ставится диагноз дифтерии. При моноцитарной ангине налеты в глотке держатся очень упорно — в течение нескольких недель и даже месяцев.Затруднения при постановке диагноза обычно разрешаются при исследовании крови: лейкоцитоз достигает 10-20х109 /л и выше с преобладанием мононуклеаров (до 60-80%). Заболевание длится 3-4 недели. Сначала регрессирует лихорадка, затем ангина и только после них — лимфаденит.
Прогноз благоприятный.
Лечение моноцитарной ангины
Лечение моноцитарной ангины может проводиться как в стационарных, так и в амбулаторных условиях. Однако при тяжёлых проявлениях моноцитарной ангины, лечиться в домашних условиях категорически не рекомендуется
Принципы лечения данного заболевания предусматривают решение следующих задач:
- остановка патологического процесса, препятствие дальнейшему развитию и распространению инфекции;
- купирование осложнений;
- недопущение формирование хронического состояния и рецидивов.
На выбор стратегии лечебных мероприятий влияет тяжесть заболевания, возраст больного, период болезни, наличие осложнений.
Выбор метода лечения зависит от конкретных клинических проявлений заболевания. Чтобы вылечить моноцитарную ангину, проводят этиотропную, симптоматическую и иммунную терапии.
Немедикаментозное лечение моноцитарной ангины предполагает:
- полоскание рта антисептическими растворами;
- физиотерапию;
- санацию носовых ходов;
- аэрацию помещений.
Для лечения тонзиллита применяются следующие группы лекарственных средств:
- Препараты этиотропной терапии: интерфероны, гамма-глобулины и прочие иммуностимуляторы (Анаферон, Тилорон, Меглюмина Акридонацетат), Ацикловир – при тяжёлом течении заболевания.
- Препараты симптоматического лечения: жаропонижающие (Ибупрофен, Парацетамол, Диклофенак), сосудосуживающие средства при затруднённом носовом дыхании (Нафтизин, Ксилометазолин), при возникновении нарушений со стороны пищеварительного тракта – Смектин, Диазепам – при наличии судорог.
- Поддерживающая терапия: дезинтоксикационные растворы электролитов.
Часто вирусная ангина осложняется бактериальной. Для терапии бактериальной ангины применяются антибиотики пенициллиновой группы, цефалоспорины 3 и 4-го поколений. При аллергии на эти лекарственные средства применяют макролиды (Кларитромицин, Азитромицин). При сопутствующей грибковой инфекции адекватным будет применение Флуканазола и Нистатина.
Боль в горле при ангине отлично снимается полосканием ротовой полости растворами Хлоргексидина, Хлорофиллипта и Мирамистина.
Народные средства при тонзиллите могут применяться лишь в качестве сопутствующего лечения для купирования болевого синдрома и общего укрепления иммунной системы.
Заболевание в любом случае требует применение лекарственных средств, возможно, антибиотиков, а при тяжёлом течении – условий стационара. Настои и отвары различных трав способны снизить болезненные ощущения в области гланд, однако они не в силах уничтожить возбудителя инфекции.
Особенности лечения моноцитарной ангины у детей
Заболевание в детском на возрасте на фоне защитных систем организма и повышенной восприимчивости к патогенным микроорганизмам протекает тяжелее и характеризуется обилием дополнительных проявлений:
- аллергические реакции;
- бессонница;
- воспаление конъюнктивы;
- диспепсические расстройства.
Так, данные проявления требуют определённой симптоматической терапии. Помимо неё, основные лекарственные препараты должны быть строго дозированы и применяемы в соответствии с особенностями детского организма. Так, детям противопоказаны иные иммуностимуляторы, кроме интеферонов и гамма-иммуноглобулинов. Основным антибиотиком при ангине у детей будет Цефтриаксон из группы цефалоспоринов.
Особенности лечения у беременных
Лечебные мероприятия против мононуклеоза у женщин в период беременности требует обязательного наблюдения пациентки акушером-гинекологом с целью ранней диагностики возможных пагубных воздействий на плод.
Запрещается применение сильнодействующих антибиотических средств. Терапия, как правило, носит симптоматический характер.
Лекарство от ангины для беременных:
- Интеферон – по 1 свече (500 000 МЕ) 2 раза в день ректально в течение 5 дней;
- Фолиевая кислота по 1 таблетке 3 раза в день.
Осложнения и последствия моноцитарной ангины
Осложнения моноцитарной ангины могут быть весьма обширными и затрагивать все системы человеческого тела. Так часто, помимо инфекциониста, требуется ещё ряд специалистов для купирования осложнений и предотвращения последствий моноцитарной ангины.
К основным осложнениям болезни относится:
- со стороны отоларингологии: аденоидит, синуситы, паратонзиллярные абсцессы.
- резкий сдвиг кровяной формулы;
- развитие воспалений различных сердечных оболочек;
- симптомы со стороны нервной системы.
Прогноз и профилактика
Прогноз моноцитарной ангины, если она не осложнена сопутствующими инфекциями, имеет лёгкое, среднее или среднетяжёлое течение и реагирует на применяемые лекарственные средства весьма благоприятный. Положительный исход, как правило, наступает через 1 месяц.
Общий подход к профилактике включает в себя изоляцию больного либо помещение его в палату с людьми, имеющими подобный диагноз. Специфическая профилактика отсутствует. Больной должен использовать личную посуду, которая тщательно кипятится после каждого использования. В палате или комнате пациента необходимо ежедневно проводить влажную уборку с использованием дезинфицирующих средств.
