Кашель с мокротой у ребенка чем лечить: антибиотики, народные и медикаментозные средства
Влажный кашель с мокротой у ребенка: чем его лечить?

Влажный кашель у детей является защитной реакцией организма на присутствие в бронхах и легких слизи, мокроты или гноя. Врачи считают этот симптом намного предпочтительнее сухого.
Но по причине слабо развитых, не до конца сформированных дыхательных мышц, дети часто не могут справиться с влажным кашлем самостоятельно, без медицинской помощи. О том, чем лечить влажный кашель у ребенка, расскажем в статье.
Характеристика недуга
Влажный кашель в медицине называют еще продуктивным.
Он способствует выводу из дыхательных путей чужеродной слизи, которая раздражает кашлевые рецепторы.
Кашель такого рода не является самостоятельным заболеванием. Это — симптом, характерный для заболеваний дыхательных путей.
Он представляет собой спазматический резкий выдох, сопровождающийся рефлекторным сокращением соответствующих дыхательных мышц. В случае влажного кашля этот процесс завершается выделением слизистой субстанции (мокроты).Как оказать неотложную помощь при бронхообструктивном синдроме у детей? Узнайте об этом из нашей статьи.
Причины возникновения
Главной причиной появления влажного кашля является скопление чужеродной слизи в дыхательных путях. Она может образовываться в результате:
- Болезней, вызванных вирусами (ОРВИ или грипп) и бактериями.
- Аллергических реакций на раздражители окружающей среды.
- Плохого состояния атмосферного воздуха.
- Обычного насморка (в этом случае слизь стекает по задней стенке носоглотки, раздражая кашлевые рецепторы).
- Несбалансированного питания в сочетании с неправильным питьевым режимом, так как образованию слизи в организме способствуют цельное молоко, хлебобулочные изделия и низкое потребление чистой воды.
Также мокрый кашель может появиться в результате патологии сердечно сосудистой системы, которая тесно связана с дыхательной функцией.
Совет от редакции
Существует ряд заключений о вреде моющей косметики. К сожалению, не все новоиспеченные мамочки прислушиваются к ним. В 97 % детских шампуней используется опасное вещество Содиум Лаурил Сульфат (SLS) или его аналоги. Множество статей написано о воздействии этой химии на здоровье как деток, так и взрослых.
По просьбе наших читателей мы провели тестирование самых популярных брендов. Результаты были неутешительны — самые разрекламированные компании показали в составе наличие тех самых опасных компонентов. Чтобы не нарушить законных прав производителей, мы не можем назвать конкретные марки.
Компания Mulsan Cosmetic, единственная прошедшая все испытания, успешно получила 10 баллов из 10. Каждое средство произведено из натуральных компонентов, полностью безопасно и гипоаллергенно. Уверенно рекомендуем официальный интернет-магазин mulsan.ru.
Если вы сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать 10 месяцев. Подходите внимательно к выбору косметики, это важно для вас и вашего ребенка.
Какие заболевания могут сопровождаться?
Большое количество слизистой субстанции образуется в легких и бронхах при следующих заболеваниях:
Точный диагноз заболевания, вызывающий кашель с отделением мокроты, может поставить только педиатр, проведя общий осмотр и необходимые исследования.
Сопутствующие симптомы
Влажный кашель при вирусных и инфекционных заболеваниях обычно сопровождается лихорадочными состояниями и повышенной температурой.
Если они продолжаются дольше трех дней, то это считается опасным симптомом, при котором необходимо вызвать врача.
Также родителей должны насторожить следующие признаки при влажном кашле:
- одышка и затрудненное дыхание;
- отчетливо слышные хрипы и свист в грудной клетке;
- мокрота зеленого или коричневого оттенка, наличие в ней крови или красных прожилок;
- отделение мокроты усиливается к вечеру, продолжаясь всю ночь;
- неприятный гнилостный запах откашливаемой субстанции;
- жалобы малыша на боль в груди;
- полный отказ от еды.
Если мокрый кашель сопровождается хотя бы одним из перечисленных симптомов, то это является серьезным поводом обратиться к педиатру за помощью.
Как снять бронхоспазм у ребенка? Ответ узнайте прямо сейчас.
С температурой и без нее
Большинство инфекционных заболеваний, поражающих дыхательные пути, сопровождаются повышением температуры. Влажный кашель развивается, как правило, через два-три дня после начала болезни, продолжаясь после нормализации температуры.
Если же мокрый кашель сопровождается повышенной температурой более трех дней, то это, скорее всего, говорит об осложненном течении заболевания — воспалении легких, обструктивном бронхите и др. В этом случае мокрота принимает светло-коричневый цвет.
Влажный кашель без повышения температуры характерен для:
- бронхиальной астмы и аллергических реакций (мокрота здесь бывает прозрачная, густая);
- сердечной недостаточности и патологий ЖКТ (незначительное отделение белой или прозрачной слизи);
- хронического бронхита или трахеита (обильное отделение пенистой или прозрачной субстанции).
Туберкулез чаще всего сопровождается не только влажным кашлем, но и устойчивой температурой между 37 и 38 градусами, повышающейся к вечеру.
Главным признаком, за которым должны следить родители ребенка с влажным кашлем является его общее самочувствие.
Вялость, слабость, отсутствие аппетита и беспричинные капризы считаются серьезными поводами для тревоги. При кашле, ведущем к выздоровлению, малыш стремится к движению, активен и может принимать пищу.
Чем опасен?
У детей мышцы, отвечающие за кашлевой рефлекс, не сформированы окончательно. По этой причине ребенок может не справиться с откашливанием всей мокроты.
В результате в легких и бронхах появляется вероятность развития застойных явлений. Это может послужить предпосылкой для пневмонии, бронхоэктазов, плеврита и прочих осложнений.
Влажный кашель у детей необходимо лечить, выявив сначала причину его появления.
Диагностика
Основной задачей педиатра при осмотре ребенка с влажным кашлем является исключение таких серьезных заболеваний как туберкулез, онкология и др. Для этого врач:
- Проводит внешний осмотр, в том числе кожных покровов и слизистой носоглотки.
- Внимательно выслушивает с помощью стетоскопа тоны дыхания (наличие и характер хрипов) и работы сердца.
- Простукивает грудную клетку.
- Дает направление на общий анализ крови.
- Берет из горла мазок на бактериологический посев.
После анализа первичных результатов врач может направить на флюорографию или рентгеноскопию, а также попросить сделать анализ мокроты. Стандартным при диагностике причин влажного кашля является снятие кардиограммы для исключения патологий сердечной мышцы.
При отсутствии инфекционных причин мокрого кашля педиатр направляет пациента к аллергологу или гастроэнтерологу.
Лечение
При лечении у детей заболеваний, сопровождающимися влажным кашлем, необходимо избегать обезвоживания, признаками которого являются редкое мочеиспускание (реже одного раза в три часа) и сухой язык.
Для этого малышам нужно предлагать воду, компот, сок и другие напитки, не вызывающие аллергию, с температурой 36-37 градусов, то есть близкой к температуре тела.
Препараты
Все медикаментозные средства, назначаемые при кашле, делятся на:
- от кашля, подавляющие кашлевой рефлекс;
- отхаркивающие — для максимального отхождения слизистой субстанции из органов дыхания.
При влажном кашле средства от кашля, как правило, не назначают, так как они приведут к застою мокроты в дыхательных путях.
Отхаркивающие препараты, в свою очередь, подразделяются на:
- резорбтивные, способствующие выработке мокроты бронхами и легкими;
- рефлекторные, усиливающие кашлевой рефлекс;
- муколитики, разжижающие мокроту, облегчающие ее отхождение.
Детям в большинстве случаев назначают препараты с муколитическим воздействием.
Новорожденным
В первый месяц жизни влажный кашель лечится только в условиях стационара, так как мышцы дыхательной системы не справляются с большим объемом мокроты.
В этом случае малыша могут подключить к кислородному аппарату и назначить внутримышечные инъекции антибиотика (цефтриаксон).
Во избежание обезвоживания младенцу назначают капельницу с физ.раствором.
До двух лет
В этом возрасте наиболее безопасным и эффективным препаратом-муколитиком является «Геделикс» на основе экстракта плюща. Его дают перорально, разведенным в воде, согласно инструкции.
Также может облегчить состояние малыша мазь «Эвкалипт» от доктора Тайс. Мазью растирают грудку, область между лопатками, икры и ступни.
С 2 до 6 лет
Для этого периода жизни малыша выбор лекарств для разжижения мокроты несколько больше:
- сироп «Доктор МОМ» и одноименная мазь на основе 11 целебных компонентов;
- микстура с корнем солодки, которую можно заказать в производственном отделе аптеки;
- «Бронхикум C» в виде сиропа;
- «Линкас» и др. средства на основе растительных компонентов.
От 6 до 12
Наиболее популярны следующие препараты:
- мукалтин с экстрактом алтея в виде таблеток, которые перед употреблением разводят в столовой ложке воды;
- «Амброксол»;
- «Лазолвил»;
- «Проспан».
Все эти средства не только разжижают мокроту, но и снимают бронхоспазм.
С 12 до 18
В этом возрасте дыхательные мышцы сформированы полностью. Поэтому препараты могут включать вещества резорбтивного характера, усиливающие выработку мокроты:
- Ацетилцистеин;
- «Бронхипрет»;
- «Солутан»;
- «Бронхосан»;
- «Бронхофит» и др.
Следует помнить, что при лечении влажного кашля в любом возрасте нельзя одновременно принимать лекарства с отхаркивающим действием и от кашля, так как это может привести к застою мокроты.
Рекомендации по лечению бронхиолита у детей вы найдете на нашем сайте.
Ингаляции
Для детей ингаляции являются наилучшим способом лечения. Их можно делать при помощи:
- ультразвукового небулайзера (компрессионный не годится из-за большого размера и сильного шума во время работы);
- аппарата «Ромашка» или паровой ванны.
При эксплуатации небулайзера все препараты разводят физ.раствором, который покупают в аптеке или делают сами, растворяя 2 г обычной соли в 250 мл воды. В небулайзере для лечения влажного кашля рекомендуются следующие средства:
- флуимуцил;
- щелочные минеральные воды;
- мукалтин;
- прополис.
По рекомендации лечащего врача можно применять и другие лекарственные средства.
Паровые ингаляции проводят, применяя:
- эвкалипт и календулу с противовоспалительным эффектом;
- ромашку и лаванду со смягчающим эффектом;
- прополис, который представляет собой природный антибиотик.
Все ингаляции можно проводить только при отсутствии повышенной температуры, начиная с двух лет.
Антибиотики назначают при инфекциях бактериального происхождения, а также при осложнениях с развитием воспалительных процессов.
Назначить эти препараты может только врач после определения вида бактерий или характера воспаления.
Бесконтрольный прием антибиотиков может быть не только бесполезен, но и усугубить состояние здоровья ребенка, нарушив естественную микрофлору ЖКТ.
О симптомах и лечении бронхолегочной дисплазии у недоношенных читайте здесь.
Народные средства
Лечение нетрадиционными способами при влажном кашле может сочетаться с медикаментозными или заменять их.
Для облегчения отхождения мокроты детям дают:
- Сок алоэ, разведенный водой (на 50 мл воды — 10 мл сока) два раза в сутки по 10 мл.
- Теплый свежий сок винограда — на ночь, по 50 мл.
- Сосновые почки, заваренные в молоке. Заваривают как чай. Дают выпить ребенку в течение дня 100-150 мл.
- Традиционное горячее молоко с содой, медом или маслом.
Детям старше пяти лет можно поставить горчичники или банки.
При любом заболевании ребенка трудно уговорить принять лекарство. Поэтому вечером можно сделать следующее:
- Положить на грудь мешочек с горячей солью на 10 мин.
- В это время нагреть на водяной бане барсучий жир.
- Растереть теплым средством грудь и область между лопатками.
Уже после первого применения малыш почувствует значительное облегчение.
Стоит ли обращаться к врачу?
При появлении у ребенка влажного кашля, особенно в первый раз, нужно обязательно нанести визит педиатру, так причины этого симптома могут быть не только простудного характера.
Своевременное выявление причины мокрого кашля гарантирует быстрое и полное излечение.
Причиной влажного кашля является скопление слизи в органах дыхания малыша. Чтобы не допустить этого необходимо поднимать ребенку иммунитет, организовав ему здоровый образ жизни с правильным питанием, прогулками на свежем воздухе и двигательной активностью.
Лечение мокрого кашля у ребенка с помощью дренажного массажа в этом видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
При каких видах кашля стоит принимать антибиотики взрослым?
Кашель › У взрослых › При каких видах кашля стоит принимать антибиотики взрослым?
Антибиотики при кашле у взрослых назначаются при ряде заболеваний. Кашлем называют укороченный выдох через рот из-за раздражения рецепторов, расположенных на слизистой оболочке придаточных пазух носа, глотки и проводящих дыхательных путей-трахей и бронхов. Кашель является защитной реакцией организма и основным симптомом ряда заболеваний.
Здоровому человеку кашель необходим, чтобы быстро прочистить органы дыхания от пыли. Причиной кашля у больного человека является мокрота, в которой находятся возбудители заболевания. Организм рефлекторно пытается избавиться от микроорганизмов и продуктов их жизнедеятельности, которые действуют раздражающе на органы дыхания.
Кашель бывает разного характера. Это зависит от того, где именно локализуется очаг инфекции.
Воспаление задней стенки глотки — фарингит, вызывает поверхностный кашель, при воспалении трахеи и ых связок кашель грубый и очень раздражает горло. Кашель является важным диагностическим симптомом.
В случае когда кашель беспокоит постоянно и мешает спать ночью, это повод для немедленного обращения к врачу. Вовремя начатое лечение позволит быстро купировать приступы.
При инфекционном характере заболевания кашель вызывается инфекционными агентами разной природы:
Вирусами;
Бактериями;
Аллергенами.
Он возникает на фоне большой запыленности воздуха, под действием никотина и смол при курении сигарет, как следствие развития онкологического процесса в органах дыхания.
Как установить причину кашля?
Заключение о характере заболевания специалист ставит на основе внешнего осмотра и диагностических исследований.
При внешнем осмотре врач определяет форму кашля:
- Острая форма. Больной кашляет практически постоянно, от этого у него развивается боль в области диафрагмы и боковых мышц груди. Длится такой кашель около 3 недель и является симптомом таких заболеваний, как ОРВИ, бронхит, воспаление легких.
- Затяжная форма. Кашель длится более 3 месяцев с небольшими перерывами. В основном приступы кашля возникают утром и в ночное время. Затяжная форма свидетельствует о развитии хронического процесса в органах дыхания.
- Хроническая форма. Если кашель длится полгода и больше, то имеет место хроническая форма. Это грозный симптом таких заболеваний, как бронхиальная астма, сердечная недостаточность, туберкулез, рак легких.
Иногда длительный кашель провоцируют нервные заболевания, также он может быть связан с профессиональным заболеванием работников, занятых на производствах с большой запыленностью.
Окончательный диагноз устанавливается по данным лабораторных исследований, рентгенодиагностики, при необходимости МРТ.
Диагностика заболевания по типу и тембру кашля
Хороший диагност может правильно установить болезнь на основе типа и тембра кашля.
По характеру отхождения мокроты кашель подразделяют на:
Сухой. Он имеет раздражающий характер, организм пытается избавиться от чего-то лишнего в груди или горле. Часто сухой кашель надрывает ые связки, в результате чего возникает хрипота или вовсе потеря голоса.
Сухой кашель развивается при вирусных инфекциях — ОРВИ и гриппе, фарингите, бактериальных — туберкулезе, пневмонии, заболеваниях плевры. Его может вызывать сердечная недостаточность, ранние стадии рака легких, аллергические реакции, гастроэзофагеальный рефлюкс.
Мокрый. Характеризуется большим отхождением слизи и является симптомом воспаления легких, бронхита, трахеита, переходящих в хроническую стадию. Много слизи образуется и при бронхоэктазах.
Большое диагностическое значение имеет характер слизи:
-прозрачная слизь бывает при вирусных заболеваниях; -гнойная — при бактериальных; -пенистая с розовым оттенком — при сердечной недостаточности; -густая и прозрачная — при бронхиальной астме;
-с присутствием крови — при туберкулезе, раке легких, заболеваниях сердца.
Влажный кашель. Слизь выделяется практически постоянно. Вместе с ней выходят болезнетворные микробы и продукты их жизнедеятельности. Так организм самоочищается.
Как правило, влажный кашель сменяет сухой при вирусных и бактериальных инфекциях.
Если мокрота изначально имела прозрачный характер, а затем приобрела гнойный, то это признак, что вирусное заболевание осложнилось бактериальной инфекцией.
Как лечить кашель?
В зависимости от вида возбудителя и типа кашля взрослым назначаются разные группы лекарственных препаратов:
- Антибиотики. Препараты природного или синтетического происхождения, уничтожающие живых возбудителей заболевания.
- Обязательно противокашлевые лекарства, воздействующие на кашлевой центр в стволе головного мозга.
- Препараты, воздействующие на кашлевые рецепторы.
- Препараты комбинированного действия.
- Лекарства, разжижающие и выводящие мокроту.
- Препараты для сухого кашля.
Обосновано ли применение антибиотиков при кашле?
Антибиотик при кашле незаменим при ряде заболеваний.
Это прежде всего бактериальные инфекции, вызванные целым рядом возбудителей, среди которых:
Пневмококки;
Гемофильная палочка;
Стрептококки;
Кишечная палочка;
Клебсиелла;
Патогенные грибки.
В настоящее время фармацевтическая промышленность предлагает очень действенные и эффективные антибиотики, применение которых требует грамотного подхода.
Антибиотики при кашле должен назначать только врач. Сейчас их можно приобрести свободно в аптеке на свое усмотрение, но это недопустимо по ряду причин:
Лечение кашля антибиотиками должно быть обоснованным.
Антибиотики эффективны только в отношении бактерий — самостоятельных клеток возбудителей заболевания. Нужен ли в данном случае при кашле антибиотик? В отношении вирусов эти лекарственные препараты не действенны. Почему? Вирус — это неклеточный организм.
Попадая в дыхательные пути, он встраивается в клетки слизистой оболочки хозяина и начинает продуцировать себе подобных. Действующее вещество антибиотика в таком случае не может преодолеть мембранную защиту клеток и добраться до вирусов.Кроме того, кашель может быть симптомом целой группы заболеваний — сердечно-сосудистой, нервной и пищеварительной систем. Необходимо правильно провести диагностику на основе ряда исследований.
Антибиотики требуют грамотного назначения.
Врач руководствуется специальным медицинским протоколом, в котором определены группы антибиотиков в зависимости от вида бактериальной инфекции.
Возбудителя и его чувствительность к антибиотикам устанавливают путем бактериального посева мазка из горла или мокроты.
Неправильно подобранный антибиотик может стать причиной перехода острой формы кашля в хроническую, а также вызвать аллергические реакции вплоть до анафилактического шока.
Врач при назначении четко устанавливает схему приема препарата и его дозировку.
В процессе лечения он может проводить корректировку — увеличивать или уменьшать дозу, продлевать курс лечения. При приеме антибиотика важно соблюдать врачебные назначения, в противном случае организм может выработать устойчивость к антибиотику.
Лечат кашель антибиотики, но их обязательно комбинируют с другими видами препаратов — противокашлевыми, иммуномодулирующими, отхаркивающими, жаропонижающими, витаминами.
Антибиотики уничтожают не только возбудителей заболевания, но и нормальную флору кишечника, носовых проходов, горла и влагалища. Во время курса лечения необходимо принимать пробиотики — натуральные природные препараты, которые восстанавливают нормальную микрофлору.
Какие симптомы при кашле оправдывают назначение антибиотиков?
Есть ряд симптомов, которые показывают, что кашель вызван бактериальной флорой либо вирусное заболевание осложнилось бактериальными агентами:
Острый сильный кашель, который не проходит при лечении противокашлевыми препаратами.
Высокая температура тела — выше 39°С, хотя иногда этот симптом может быть «смазан».
Появляется отдышка в положении лежа без видимой причины.
Есть проявления интоксикации слабость, озноб, потеря аппетита, тошнота, рвота.
Мокрота теряет прозрачность, в ней появляется гной.
В таких ситуациях чем раньше назначен антибиотик — тем успешнее будет протекать лечение.
Виды и формы антибиотиков
Терапевтическое лечение при кашле проводится антибиотиками нескольких групп:
- Антибиотики пенициллиновой группы. Как правило, их назначают при острых первичных бактериальных инфекциях. Препараты группы воздействуют на клеточную стенку бактерий, разрушают ее и вызывают гибель возбудителей. Противопоказаниями к назначению лекарственных средств является беременность, болезни почек и пищеварительной системы, аллергические реакции.
- Антибиотики тетрациклиновой группы. Они угнетают синтез белков в бактериях, что блокирует течение физиологических процессов и гибель клеток. Их не назначают в последнем триместре беременности и при тяжелых функциональных расстройствах печени.
- Антибиотики группы цефалоспоринов. Их назначают при хронических формах кашля, когда другие препараты оказались неэффективны.
- Антибиотики-макролиды. Препараты обладают выраженным антимикробным действием в отношении грамположительных кокков, бактерий коклюша, легионелл. Помимо антибактериального, дают иммуностимулирующий и противовоспалительный эффект.
Традиционно антибиотики назначаются в виде капсул и суспензий, в тяжелых случаях могут требоваться инъекции и растворы для внутривенного введения.
Какие антибиотики назначаются при кашле
Длительность приема и дозы зависят от вида антибиотика:
Амоксиклав.
Антибиотик пенициллинового ряда, выпускается в виде таблеток, покрытых пленочной оболочкой. Показан при инфекциях нижних отделов дыхательных путей, при острых и хронических бронхитах, бактериальной пневмонии.
Для взрослых выписываются таблетки по 250 и 500 мг. Дозировка назначается в зависимости от тяжести течения заболевания. В большинстве случаев — по 250 мг каждые 8-12 часов. Курс лечения составляет от 5 до 14 дней.
Нужный препарат с осторожностью назначают при почечной недостаточности.
Азитромицин.
Антибиотик-макролид. Действующее вещество — азалид, к которому чувствительны пневмококки, стрептококки, грамотрицательные микроорганизмы. Выпускается в виде таблеток, покрытых оболочкой.
Препаратом можно лечить кашель, вызванный инфекциями верхних дыхательных путей (при тонзиллите и фарингите). Взрослая дозировка составляет 1 таблетку (500 мг) в сутки.Длительность приема — 3 дня, при тяжелом течении болезни — до 5 дней.
Сумамед.
Антибиотик-макролид широкого спектра действия против грамположительной и грамотрицательной флоры. Выпускается в виде таблеток, суспензий, растворов для внутривенного вливания. Показания к назначению — заболевания верхних и нижних дыхательных путей.
Дозировка для взрослых: 1 таблетка в сутки за час до еды или через 2 часа после приема пищи. У препарата есть много противопоказаний и побочных действий. Курс лечения составляет 3-5 дней. Следует строго соблюдать дозировку и длительность курса лечения.
Ампиокс.
Комбинированный антибиотик, в состав которого входят ампициллин и оксациллин. Часто назначается при заболеваниях дыхательной системы, сопровождающихся кашлем — тонзиллите, бронхите, пневмонии. Эффективен, так как объединяет в себе действие ампициллина и оксациллина.
Выпускается в виде капсул, растворов для внутривенного введения, лизиофата для внутримышечного введения. Взрослая доза для перорального применения составляет 1 капсулу (1 г) два раза в день — утром и вечером.
Препарат противопоказан при аллергии на антибиотики пенициллинового ряда.
Цефтриаксон.
Препарат из группы цефалоспоринов, антибиотик широкого спектра действия 3-го поколения, активен в отношении грамположительных и грамотрицательных анаэробных микроорганизмов.
Выпускается в виде порошка для внутримышечного и внутривенного введения. Дозировка для взрослых составляет 1 г Цефтриаксона 2 раза в сутки.
Имеет побочные действия, может вызвать аллергические реакции вплоть до анафилактического шока. Назначается врачом.
Доксициклин.Антибиотик тетрациклиновой группы, который применяют для лечения заболеваний дыхательных путей. Выпускается в виде таблеток, капсул, порошка для приготовления растворов для внутривенного введения. Взрослая дозировка: в первый день приема — 0,2 г, разделенных на 2 приема, далее по 0,1 г в сутки. Курс лечения составляет 3-5 дней.
Практически все антибиотики оказывают негативное воздействие на организм человека.
Список основных видов вредных воздействий:
Токсическое воздействие.
Разные виды антибиотиков воздействуют на определенные органы и ткани и поражают их:
-антибиотики — тетрациклины вызывают поражение печени и органов пищеварения; -аминогликозиды, тетрациклины, цефалоспорины — поражение почек; -аминогликозиды — поражение слухового нерва; -левомицетины — угнетение кроветворения; -пенициллиновая группа — поражение органов пищеварения.
Для предупреждения токсического поражения врач подбирает больному наиболее безвредные препараты и антибиотики, которые в комбинации с другими лекарственными средствами снижают токсичность.
Дисбактериоз. К этому состоянию приводит применение антибиотиков широкого спектра действия. Для предупреждения последствий назначают антибиотики узконаправленного действия в сочетании с антигрибковыми препаратами и пробиотиками.
Воздействие на иммунную систему. Антибиотики подавляют иммунитет и вызывают аллергические реакции. Для предупреждения делают кожно-аллергические пробы.
Обострение хронических состояний. Быстрая гибель микробных тел под действием антибиотиков вызывает интоксикацию организма.
Воздействие на плод. Лечение антибиотиками может стать причиной уродств, дефектов развития и даже вызвать смерть новорожденного. При беременности их назначают, если угроза жизни матери выше угрозы для плода.
Теперь вы знаете, какие антибиотики пить при кашле. Но сами антибиотики должен назначать только лечащий врач.
Много мокроты у ребенка

Появление у ребенка сильного мокрого кашля — это защитная реакция организма, которая часто возникает в результате поражения органов дыхания различными патологиями.
Спровоцировать появление такого кашля может скопление в дыхательных путях посторонних частиц и в таком состоянии ребенка обязательно следует показать специалисту.
Основным отличием влажного кашля является то, что он сопровождается появлением специфической слизи, то есть мокроты. В детском возрасте процесс отхождения такой слизи намного сложнее, чем у взрослых, поэтому родителям важно знать, чем лечить кашель с мокротой у ребенка.
Причины появления кашля с мокротой
Возможные причины возникновения заболевания у детей
Влажный кашель считается более полезным для организма ребенка, поскольку он помогает выводить мокроту из легких, дыхательных путей и бронхов. В такой ситуации в процессе откашливания слизь может выходить в больших количествах, при этом могут возникать такие побочные звуки, как хрипы.
Причины появления такого кашля у детей разнообразные и зависят от возраста пациента. У грудных детей такое явление может наблюдаться в том случае, если во время кормления малыш захлебнулся молоком. Кроме этого, у маленьких детей кашель с мокротой может возникать в результате частого скопления слизи в носоглотке.
Наиболее распространенной причиной появления влажного кашля у детей считаются заболевания инфекционного характера, которые провоцируют сильное воспаление верхних дыхательных путей.
Чаще всего кашель возникает при следующих патологиях:
- воспаление легких в стадии ремиссии
- прогрессирование бронхиальной астмы
- развитие аллергической реакции
- диагностирование обструктивного бронхита
- абсцесс легкого
При таких патологиях обычно в течение 3-4 дней наблюдается сухой кашель, который постепенно переходит во влажный. Такой процесс сопровождается снижением температуры тела ребенка и улучшением общего его самочувствия.
Здоровый ребенок может кашлять до 15 раз в сутки и чаще всего это происходит в утреннее время, когда органы дыхания освобождаются от скопившихся в них микрочастиц.
Особую обеспокоенность у родителей должны вызвать следующие проявления детского организма:
- кашель у ребенка начался внезапно и не прекращается в течение длительного времени
- влажный кашель сочетается с одышкой
- кашель сопровождается повышением температуры тела, и она не снижается в 24 часов
- в мокроте присутствуют вкрапления крови
- кашель сопровождается появлением хрипов у ребенка
- малыш жалуется на болевые ощущения в области груди
- мокрота окрашивается в зеленый цвет
- ребенок сильно кашляет ночью и не может остановиться
- влажный кашель длится в течение нескольких недель и даже месяцев
При таких сигналах организма влажный кашель, скорее всего, сигнализирует о патологиях органов дыхания и ребенка следует обязательно показать специалисту.
Симптомы и типы мокроты
Природу появления влажного кашля обычно определяют по характеру его мокроты:
- бронхит и трахеит обычно характеризуются появлением большого количества мокроты
- пневмония вызывает образование мокроты ржавого оттенка
- прогрессирование воспалительного процесса в дыхательных путях приводит к образованию водянистой мокроты
- при бронхиальной астме наблюдается стекловидная мокрота вязкой консистенции
- туберкулез и сердечная недостаточность вызывают появление мокроты с примесью крови
- абсцесс легких и бронхоэктазы сопровождаются выделением гнойной слизи с неприятным запахом
Среди симптомов, которые должны обязательно взволновать родителей, специалисты выделяют:
- кашель сопровождается интенсивными хрипами и свистом
- появляется мокрота желто-зеленой окраски и с примесью крови
- кашель у ребенка длится в течение нескольких недель и не прекращается
- при такой симптоматике ребенка необходимо обязательно показать детскому врачу, который поведет обследование и подберет эффективное лечение
Медикаментозное лечение
Лечение кашля — сиропы: виды
Процесс отхождения мокроты у детей является более сложным процессом, чем у взрослых. Это объясняется тем, что мокрота в детском возрасте обладает более вязкой консистенцией, а дыхательная мускулатура еще плохо развита.
Кроме этого, нахождение мокроты в бронхах ребенка может привести к развитию различных осложнений, поскольку это может спровоцировать размножение болезнетворных микроорганизмов и затянуть процесс выздоровления. Именно по этой причине при лечении влажного кашля у детей основной акцент делается на облегчение отхождения скопившейся слизи.
Медикаментозная терапия предполагает использование:
- муколитических препаратов, вызывающих образование необходимого количества мокрот
- отхаркивающие средства, которые помогают разжижать мокроту вязкой консистенции
Чаще всего медикаментозное лечение влажного кашля у детей проводится с помощью препаратов на растительной основе, среди которых наиболее эффективными считаются:
Лекарственные препараты на растительной основе следует принимать по назначению специалиста и после изучения прилагаемой инструкции. Это связано с тем, что при проведении лечения с их помощью возможно развитие аллергической реакции.
— Бронхит у ребенка.
Кроме этого, специалисты рекомендуют лечить заболевание ребенка с помощью синтетических средств, среди которых можно выделить:
Синтетические препараты отхаркивающего действия считаются эффективными, поскольку их применение позволяет значительно уменьшить вязкость даже слишком густой слизи, которая образуется при воспалении легких и муковисцидозе.
Важно понимать, что любые лекарственные препараты при лечении мокрого кашля необходимо принимать только по назначению врача.
Полным противопоказанием является использование противокашлевых средств, поскольку они оказывают подавляющее воздействие на кашель. Кроме этого, они вызывают оседание мокроты, что может еще больше осложнить течение болезни. На этапе выздоровления, когда ребенок может уже самостоятельно и продуктивно откашливаться, медикаментозное лечение можно прекратить.
Назначение антибактериальных препаратов
Антибиотик от влажного кашля: особенности применения и виды
Многие родители считают, что антибиотики являются «волшебной пилюлей», которая способна вылечить ребенка от любых заболеваний. На самом деле, это не совсем так, ведь применение антибактериальных препаратов при лечении кашля не всегда может дать положительный результат.
Такие средства оказываются совершенно бесполезными при лечении заболеваний вирусного происхождения либо при возникновении кашля по причине механического повреждения горла. Именно по этой причине перед назначением лекарственных препаратов и особенно антибиотиков важно выяснить причину появления кашля.
Чаще всего антибактериальные препараты назначаются при лечении:
- бронхита в острой и хронической форме
- туберкулеза
- пневмонии
- плеврита
- трахеита
- заболеваний бактериального характера
При прогрессировании в организме ребенка некоторых патологий , которые сопровождаются появлением влажного кашля, требуется назначение антибиотиков не широкого спектра действия, а узкой направленности. Не допускается самостоятельное назначение таких лекарственных средств, и делать это может только специалист после обследования ребенка.
Чаще всего лечение с помощью антибиотиков сочетается с приемом антигистаминных препаратов, а после его завершения ребенку назначается прием профилактических средств против дисбактериоза.
Перед тем как назначить антибиотик врач проводит исследование на мокроту и отсутствие аллергических реакций на лекарственные препараты.
Лечение влажного кашля при различных заболеваниях может проводиться с помощью:
При приеме антибактериальных препаратов необходимо соблюдать следующие правила:
- Курс лечения обычно длится 7-10 дней.
- Важно принимать лекарство в одно время.
- Обычно антибиотики дают положительный результат уже через 2-3 суток после начала его приема и при его отсутствии препарат необходимо заменить.
- Принимать антибактериальные средства необходимо в течение того времени, которое назначил специалист, даже при получении положительного эффекта через 2-3 дня.
В том случае, если нет возможности провести исследование на мокроту, то ребенку назначаются антибиотики широкого спектра действия.
Народные методы лечения
Народная медицина — советы и рецепты
Многие мамочки предпочитают лечить влажный кашель у детей с помощью народных методов, эффективность которых проверена многими годами и поколениями.
Добиться быстрого и положительного результата можно с помощью следующих рецептов:
- На терке хорошо измельчить инжир и 10 грамм полученной массы залить 300 мл кипятка. Образовавшуюся смесь поставить на слабый огонь и выдержать в течение 10 минут. После этого, приготовленное средство остудить до комнатной температуры, процедить и давать ребенку несколько раз в день помл после еды. Для большей эффективности при лечении влажного кашля рекомендуется добавить в напиток лимонный сок.
- На мелкой терке натереть черную редьку и отжать из нее сок. В пропорции 1:1 необходимо смешить полученный сок с кипяченым молоком комнатной температуры. После этого в приготовленное лекарственное средство рекомендуется положить 5 мл любого меда. Давать ребенку такой напиток необходимо после каждого приема пищи по 10 мл.
Хороший результат дает прием следующих лекарственных растворов:
- приготовить напиток из молока и березового сока в соотношении 1:2, после чего добавить в него немного муки
- перед сном можно давать 200 мл кипяченой воды с добавлением нескольких капель настойки йода
- лечение бронхита можно проводить с помощью смеси, приготовленной из равных пропорций сока лука и меда
Для скорейшего выздоровления ребенка и устранения приступов влажного кашля рекомендуется сочетать народные методы лечения с медикаментозной терапией.
Другие способы лечения кашля
Для того чтобы процесс выздоровления проходит быстрее, важно соблюдение следующих условий:
- Важно поддерживать помещение в чистом состоянии и с температурой воздухаградусов. Скопление большого количества пыли оказывает негативное влияние на вентиляцию легких, поэтому из детской комнаты рекомендуется убрать все накопители пыли и проводить ежедневную влажную уборку.
- Поддерживать в комнате необходимую влажность, то есть проветривать помещение как можно чаще.
- Изменить вязкость мокроты помогает обильное употребление жидкости, поэтому необходимо обеспечить ребенку питьевой режим.
- Не стоит отказываться от ежедневных прогулок на свежем воздухе.
Одним из распространенных способов лечения кашля считаются ингаляции, для проведения которых используются растворы:
Можно использовать различные виды компрессов, которые помогают усилить кровообращение и снизить выраженность воспалительного процесса. При отсутствии противопоказаний можно проводить горчичное обертывание, но делать это лучше всего через тонкую ткань.
Лечение кашля в детском возрасте является трудным и ответственным процессом, поэтому родителям лучше всего отказаться от различных экспериментов. Заниматься устранением патологии должен только специалист, что позволит избежать развития многих осложнений.
Поделись с друзьями!
В каких случаях и чем нужно лечить кашель с мокротой у ребенка?

Случается, что и здоровый ребенок кашляет до 15 раз в сутки, однако существуют признаки, по которым можно определить, когда это уже болезнь.
В отличие от сухого, влажный кашель продуктивен и помогает вывести из дыхательных путей пыль, микробы и лишнюю слизь.
Итак, в каких случаях пора бить тревогу и чем именно лечить кашель с мокротой у ребенка?
Причины кашля с мокротой
Дети, особенно маленькие в основном обитают в «самых нижних слоях атмосферы» и часто забираются в самые непредсказуемые и запыленные места. Поэтому для ребенка нормально в течение дня периодически прокашливаться.
Влажный кашель
Грудные дети могут кашлять из-за того, что:
- в носоглотке скопился излишек слизи;
- поперхнулся молоком;
- поперхнулся слюнями, которых при прорезывании зубов выделяется в избытке.
О заболевании свидетельствуют следующие признаки, сопутствующие кашлю:
- Приступ начался внезапно, ребенок долго не может откашляться.
- Кашель сочетается с одышкой.
- Поднимается температура до 38 градусов и сутки не спадает.
- Есть жалобы на боль в груди.
- Мокрота зеленого цвета или содержит вкрапления крови.
- Во время кашля слышатся хрипы.
- Длится несколько недель или даже месяцев.
- Пропадает аппетит.
- По ночам одолевают приступы кашля.
Кашель часто появляется при ОРВИ, воспалении легких, бронхите, бронхиальной астме, развитии аллергической реакции. Обычно, когда инфекция поражает верхние дыхательные пути, сначала 3–4 дня длится сухой кашель, далее при положительном течении болезни он становится влажным.
Как по внешнему виду мокроты узнать причину болезни
Помимо лабораторного анализа, тип болезни можно распознать по внешним характеристикам слизи – консистенции и цвету.
Мокрота у детей
Примеси крови говорят о наличии в организме палочки Коха.
- При вирусной инфекции мокрота жидкая и прозрачная.
- При аллергии тоже прозрачная, но более вязкая и трудно отходит.
- Наличие бактерий придает слизи желто-зеленый цвет и густую консистенцию в некоторых случаях может ощущаться неприятный запах подгоревшего мяса.
- При грибковых заболеваниях мокрота принимает молочно-белый оттенок, в ней присутствуют белые крошки или хлопья.
У детей мокрота в принципе более вязкая, мускулатура еще неразвита в полной мере. Кроме того, лет до трех они не сплевывают мокроту, а глотают ее обратно, что ведет к повторному инфицированию.
Поэтому маленькому организму нужно помочь, чтобы избежать возможных осложнений. Делают это с помощью медикаментозных препаратов, ингаляций, средств народной медицины, и создавая дома располагающие к выздоровлению условия.
Медикаментозные препараты от кашля
Аптечные лекарства от кашля бывают:
- Муколитического действия – средства, произведенные путем синтеза, стимулируют выработку мокроты.
- Отхаркивающего – делают слизь более жидкой, активируют процесс ее прохождения по дыхательным путям. Обычно производятся на растительной основе.
С 2011 года в Европе официально запретили врачам лечить муколитиками детей младше двух лет, так как данные препараты продуцируют так много мокроты, что детский организм может не справиться с ее выведением, а это приводит к застоям в органах дыхания и, как следствие, осложнениям.
https://www.youtube.com/watch?v=0O2ri9HpTLE
В педиатрии чаще всего используют следующие препараты:
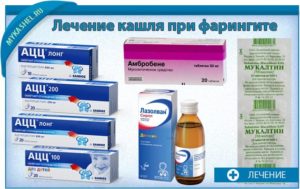
- АЦЦ. Действующее вещество – ацетилстеин, выпускается в форме горячих напитков и шипучих таблеток. Очень быстро всасывается из ЖКТ и начинает действовать. АЦЦ и другие муколитики, содержащие ацетилстеин, несовместимы с некоторыми видами антибиотиков.
- Флуимуцил. Формы выпуска: гранулы для раствора и для суспензии, шипучие таблетки, ампулы для инъекций. Помогает даже при гнойной мокроте, разжижает ее и облегчает отделение. Обладает противовоспалительным и антиоксидантным действием, подавляет образование свободных радикалов, выводит токсины.
- Лазолван. Действующее вещество – амброксол, детям дают в форме сиропа. Увеличивает секрецию мокроты в органах дыхания, способствует ее транспортировке. Достоверно сокращает длительность приема антибиотиков и уменьшает продолжительность обострений.
- Амбробене. Выпускают в виде таблеток, сиропа, капсул, ампул для инъекций, раствора. Стимулирует выработку слизи железами бронхов, снижает ее вязкость, повышает активность ресничек эпителия.
- Бромгексин. Форма выпуска – сироп и таблетки. Увеличивает выделение секрета бронхиальными железами. Малотоксичен, хорошо взаимодействует с антибиотиками.
Отхаркивающие препараты производят на растительной основе, поэтому некоторые из них можно принимать и детям до двух лет.
- Мукалтин. Экстракт корня алтея лекарственного, отхаркивающие таблетки.
- Пертуссин. Отхаркивает слизь и смягчает кашель, содержит экстракт чабреца или тимьяна. Из-за входящего в состав этилового спирта, маленьким детям назначают с осторожностью.
- Проспан. Экстракт листьев плюща сухого со вспомогательными компонентами, выпускают в каплях, сиропе и шипучих таблетках. Увеличивает количество мокроты, разжижает ее, облегчает отхождение, снимает спазмы с бронхов.
- Доктор Мом. Форма выпуска – леденцы, мазь, сироп. Снимает отечность и воспаление, расширяет просвет бронхов.
В каких случаях применяют антибиотики
Народные средства против кашля у ребенка
Антибиотики назначают, когда продуктивный кашель является симптомом бактериальной инфекции:
- пневмонии;
- трахеита;
- бронхита;
- плеврита;
- туберкулеза.
Иногда мокроту берут на анализ, чтобы выявить наличие конкретной бактерии, однако чаще всего прописывают антибиотики, борющиеся одновременно с разными видами бактерий:
- Сумамед – хорошо проникает в органы дыхания, сохраняется в очагах воспаления до 5–7 дней от последнего приема препарата. Это позволяет сократить обычный курс лечения вдвое.
- Макропен – особенно показан для лечения детей, так как побочных эффектов дает относительно мало и выпускается в форме суспензии. Дозировка рассчитывается в зависимости от веса.
- Биопарокс – используется для ингаляций. Эффективен как при бактериальных, так и грибковых инфекциях, дополнительно снижает отечность и уменьшает воспаление в очагах действия микроорганизмов.
- Амоксициллин – относится к пенициллиновой группе. До 10 лет детям лучше давать в форме суспензии.
- Цефтриаксон – антибиотик третьего поколения для внутривенного и внутримышечного введения, для снижения болезненности инъекции рекомендуется сочетать с лидокаином. Переносится относительно хорошо.
После курса антибиотикотерапии или во время нее, принимают пробиотики для восстановления микрофлоры кишечника и профилактики дисбактериоза.
- Длительность курса лечения определяет врач, стандартно он составляет от недели до 10 дней. Нельзя прекращать прием лекарства, когда наступает улучшение.
- Если через двое — трое суток нет положительного результата, нужно попросить доктора заменить антибиотик более действенным.
- Важно принимать лекарство ежедневно в одинаковое время.
Общие рекомендации для профилактики и лечения
И всё же самое важное это не то, чем лечить ребенка, а в какой среде он живет, его режим дня и привычки. Соблюдайте следующие простые правила в обиходе – это поможет сократить число заболеваний дыхательных путей и облегчить течение уже имеющейся болезни.
- Уберите из детской сборники пыли: мягкую мебель, ковры, мягкие игрушки хотя бы на время болезни.
- Проветривайте помещение, чтобы в нем постоянно был свежий воздух. Температура должна составлять 18–20 градусов, максимум 22 для бодрствования, для сна 16–18 градусов. Влажность – 60–70%.
- Каждый день обязательная влажная уборка чистой водой без моющих средств и, тем более хлорки. Если душа уж очень требует дезинфекции, лучше добавьте эфирное масло апельсина, сосны, мандарина, розмарина, чайного дерева или лаванды в расчете 30 капель на 5 литров воды.
- В помещении, где есть дети, не курят.
- Приучайте детей много пить, не только соки и компоты, но и воду. Вместе с мочой выводится большая часть вирусов, бактерий и токсинов из организма; обильное питье при кашле разжижает слизь и помогает ее отхождению не хуже муколитиков.
- Если нет температуры, обязательны прогулки хотя бы по два часа в день, особенно во влажную погоду. Не беспокойтесь, если на улице у ребенка вдруг усилится кашель – свежий воздух и активные движения стимулируют очищение дыхательных путей, выздоровление наступает быстрее.
- Делайте дыхательную гимнастику: пусть ребенок надувает шарики или мыльные пузыри, играет на дудочке, задувает свечки.
- Можно сделать вспомогательный массаж, чтобы облегчить отхаркивание: растереть и размять лопатки и под ними. Делать это следует нежно и аккуратно, особенно с детьми первого года жизни.
Зачастую этого бывает достаточно, чтобы избавиться от кашля с мокротой как остаточного явления после перенесенной болезни. Для использования медикаментозных препаратов или средств народной медицины рекомендуется предварительная консультация врача, особенно если речь идет о лечении грудного ребенка.
https://www.youtube.com/watch?v=a_1GXhsHOco
Кашель у ребенка: как лечить расскажет детский доктор в следующем видео:
