Потеря голоса: основные причины развития патологии и методы ее устранения
Нарушения голоса: органические и функциональные. Симптомы, диагностика и коррекция
Нарушения голоса — группа расстройств ых функций, обусловленных патологическими процессами и явлениями как в самих органах звукотворения, так и в нервной системе.
В таких состояниях меняются тембр, высота, тональность, появляются болезненные ощущения, необходимо прикладывать много сил для того, чтобы говорить.
При нарушениях голоса фонация может исчезнуть вовсе или происходить с нарушениями.
Пациенты с такими проблемами нуждаются в консультации ЛОРа, более узкого специалиста — фониатора и/или логопеда.
В группе риска находятся представители тех специальностей, работа которых связана с активным говорением или пением. И если в вокалистов предусмотрена профилактика нарушения голоса, то в значительной части педагогов наблюдаются патологические изменения его звуковых параметров.
Классификация
Есть 2 критерия распределения патологических изменений фонации — по степени и по происхождению с механизмом протекания.
Степень нарушения голоса:
- дисфония — пациент может говорить громко, но при этом звук получается сиплым, хриплым, слабым, резким, неотрегулированным;
- афония — громкость, привычная для разговорной речи, исчезает. Для говорения доступен только шепот.
Для органических и функциональных нарушений голоса характерна такая двухуровневая классификация:
Нарушения фонации органического происхождения:
- центральные: искажение, потеря голоса в результате дизартрии и её более глубокой формы — анартрии, возникающие в следствии нарушения работы ЦНС;
- периферические: искажение, потеря голоса из-за болезней гортани, при патологическом строении носовой и ротовой полостей.
Нарушения голоса из-за функциональных расстройств:
- центральные, которые проявляются в виде 2 заболеваний: истерического мутизма, как реакции на отрицательные эмоции высокого градуса, и психогенной афонии, возникающей тоже на фоне стресса, но отличающейся характером проявления;
- периферические: гипо- и гипертонусные изменения работы мышц гортани, ослабление ых связок и патологические изменения звучания голоса — мутации).
При лечении и коррекции нарушений голоса причины его патологического изменения являются факторами, определяющими ход терапии, план коррекционной работы.
Симптомы
Формы проявления афонии, дисфонии помогают определить характер речевых нарушений и предположить механизм их возникновения.
Так, при органических нарушения расстройство речи проявляется следующим образом:
- дискомфорт в области гортани, болевые ощущения при говорении;утомление, рефлекторный кашель, дискоординация речи и дыхания — всё это указывает на парез гортани;
- нарастающие нарушения голоса часто свидетельствуют о прогрессирующих новообразованиях;
- у детей неправильная фонация сопровождается задержкой развития, трудностями в установлении контактов из-за недоразвитой функции говорения.
При функциональных нарушениях развивается такая картина:
- отсутствие контроля над темпом и громкостью речи, которые при соблюдении ого режима проходят;
- признаками спазмов гортани служат боли в затылке, шеи, шепотная речь;
- резкая потеря голоса при том, что способность выдавать громкие звуки при кашле и смехе, остаётся является симптомом истерического мутизма.
Причины
- Паралитическое поражение мышц гортани из-за паралича возвратного нерва. Если нарушения возникли с одной стороны, наблюдается дисфония, с обеих сторон — афония.
- Поражение височных, лобных долей в результате травм головы, кровоизлияний в мозг.
В первом случае пациент не осмысливает сказанное другим, из-за чего теряется смысл говорения. Второй тип поражения обуславливает «телеграфную речь». А при сбоях в зонах вторичной коры проявляются артикуляционные нарушения.
- Проявление этих болезней в детском возрасте могут спровоцировать тяжёлые генные заболевания.
Например, синдром Дауна.
- Инфекционные заболевания, в особенности — наложенные на профессиональные особенности деятельности.
- Нодозные образования на ых складках в виде полипов, кист, фиброзов и узеков, которые часто появляются у вокалистов.
- При сахарном диабете, тириодите и прочих эндокринных заболеваниях, когда и происходит патологическая мутация. Также к этой категории относятся побочные действия лучевой терапии.
- Систематическое нахождение в условиях, где воздух сухой, а температура выше или значительно ниже нормы.
Не последнюю роль играет состав окружающего воздуха: вдыхание токсических газов приводит к воспалению лёгких, трахеи, гортани.
- Пубертатный период, во время которого физиологическая мутация является проявлением процесса полового созревания.
Перечень причин патологической фонации огромен.
В некоторых случаях наблюдается несколько взаимосвязанных факторов. Поэтому при расстройствах фонации важна комплексная диагностика, которая помогает составить полную картину того, что происходит в организме.
Диагностика
В процессе поиска причин нарушения голоса принимают участие оториноларинголог, невролог и фониатр. Первый осматривает, направляет на ларингоскопию, второй изучает характер деятельности ЦНС, проводит при надобности электромиографию, а фониатр назначает стробоскопию — исследование ых связок под нагрузкой.
Задача логопеда — изучить характер звуков речи, для чего он анализирует голос по диагностической карте нарушений. Логопедическая диагностика — это оценка особенностей фонационного и физиологического дыхания, изучение алгоритма голосообразования. Если есть предположение о развитии опухолевых новообразований, обязательна компьютерная томограмма.
Коррекция
Планирование коррекционных мероприятий включает 4 составляющих:
- медикаментозная терапия, направленная на ликвидацию воспаления и регенерацию слизистых оболочек гортани;
- при ЛОР-патологиях органического характера — хирургическое вмешательство;общеукрепляющее лечение в виде массажа, лечебной физкультуры,
- физиотерапевтических мероприятиях;
- логопедия: при нарушениях голоса логопедические занятия назначают как можно раньше. Это связано с тем, чтобы предотвратить укоренение патологической подачи голоса. У Орловой о формах исправления нарушений голоса подробно изложено.
Логопедические задачи очень широки. Например, у больных с удалённой гортанью формируют навык говорения через пищевод. Также специалист помогает снять напряжение, связанное с дефектами речи, что помогает избежать невротизации фонационного симптома. Не последнюю роль играет помощь психолога, в круг задач которого входит выявление пускового механизма для формирования истерического мутизма.
Профилактика
Помимо соблюдения ого режима, важно научить не форсировать голос — не усиливать его без надобности. Своевременное лечение ОРВИ, инфекционных болезней дыхательных путей — универсальный способ предотвратить хронитизацию дисфонии. Также нужно исключить приём горячей пищи, которая вызывает ожоги как рта, так и глотки.
Людям, которые профессионально занимаются вокалом или занимаются преподавательской деятельностью нужно научиться диафрагмальному дыханию, правильной подаче голоса. Важно исключить курение, употребление продуктов, раздражающих слизистую оболочку горла — семечки, сухарики.
Потеря голоса при ларингите как лечить, Советы врача

Потеря голоса – это ларингит (воспаление слизистой гортани).
Независимо от этиологии, потеря голоса это всегда симптом ларингита. Поэтому, говоря о потере или даже осиплости голоса, мы подразумеваем ларингит.
Причины потери голоса:
- Перенапряжение ых связок, или «ларингит преподавателей». Постоянное напряжение ого аппарата у преподавателей, певцов, дикторов приводит к тому, что ые связки теряют свою гибкость, их вибрация, а соответственно, и смыкание, затрудняется. Голос пропадает. В народе говорят – сорвал голос или сорвал горло. Не всегда голос пропадает полностью, в большей части случаев остается шепот. Потерю голоса сопровождает першение в горле, кашель, ощущение кома в горле.
- Инфекционный ларингит. Бывает острым и хроническим. Острый ларингит – следствие вирусной инфекции (грипп, ОРВИ, скарлатина, коклюш и так далее). Потерю голоса сопровождает першение в горле, кашель (сначала сухой, потом с отделение мокроты), высокая температура, головная боль. Острый ларингит не стоит лечить самостоятельно, лучше обратиться к врачу – воспаление слизистой гортани может привести к стенозу гортани, то есть, к удушью. Особенно опасен ларингит у маленьких детей.
Хронический ларингит, естественно, имеет инфекционную природу. Развивается он из-за частых острых ларингитов, а так же, из-за воспалительных процессов в глотке, придаточных пазухах, носу. При хроническом ларингите голос не пропадает, но быстро «садится», становится хриплым.
Больной постоянно покашливает, жалуется на все тоже першение в горле. Самочувствие может быть вполне удовлетворительным.
- «Нервная почва». Так, потеря голоса возможна и из-за стресса, из-за некоторых неврологических расстройств.
- Другие причины. Потерю голоса может вызывать сердечная недостаточность, заболевания щитовидной железы, доброкачественные и злокачественные новообразования гортани, проблемы с дыханием, вредные привычки.
Врачебное лечение
Естественно, лечение заключается в лечении основного заболевания. Стоит помнить, что точный диагноз может поставить только врач. И назначить правильное лечение тоже может только врач. Никакой самодеятельности, особенно, если потеря голоса наблюдается у ребенка.
Помимо лечения основного заболевания, врач назначает и местное лечение. Это могут быть противовоспалительные препараты местного действия, дыхательная гимнастика, физиотерапия. Исключаются все вредные привычки. Необходим полный ой покой. Отлично помогают ингаляции с лекарственными травами (но их тоже должен назначить врач).
Лечение народными методами
Сразу стоит сказать, что народная медицина используется в качестве вспомогательного метода и должна применяться вместе с основным лечением. И, опять же, под контролем врача. Среди самых эффективных народных рецептов – рецепт Шаляпина (2 яичных белка, 2 ч.л. сахара, 50 гр. коньяка – все это сбить и медленно выпить перед сном, каждый глоток запивая теплой водой).
Действенным является и молочно-инжирный напиток (мякоть инжира заливается молоком и подогревается – эту смесь пить 2-3 раза в день). Хорошо помогает настой медуницы, отвар семян аниса с коньяком и медом (0,5 стакана семян аниса прокипятить в 1 стакане воды, процедить, в отвар добавить 1/4 стакана липового меда, снова прокипятить, процедить и добавить 1 ст.л. коньяка).
Принимать настой нужно по 1 ст.л. каждые 30 минут.
Лекарства при потере голоса
В аптеке можно найти много препаратов, каждый из них по-своему эффективен. Но не стоит идти в аптеку и просить «что-нибудь от потери голоса». Лекарство прописывает врач. Опять же, для каждой причины – свое лекарство.
— Чем лечить потерю голоса у ребенка?
Нужно вызвать врача для постановки диагноза. Ларингит у детей это серьезно, и самолечение здесь недопустимо.
В зависимости от причины потери голоса (инфекция, какое-то другое заболевание, стресс, просто «сорвал голос») врач выпишет необходимые препараты и процедуры (физиотерапия, компрессы, полоскания, ингаляции).
Все это – только по предписанию врача. Если есть какие-то «свои» рецепты, обсудите их с врачом.Потеря голоса обычно сопровождает ларингит — воспаление слизистой оболочки гортани.
Общая информация
Различают острый и хронический ларингит.
Острый ларингит чаще возникает при остром воспалении верхних дыхательных путей, гриппе, кори, скарлатине, коклюше и др. Его развитию способствует общее или местное переохлаждение, особенно вдыхание холодного воздуха через рот, перенапряжение голоса, вдыхание запыленного воздуха, курение, злоупотребление спиртными напитками.
При остром ларингите возникают жалобы на ощущение сухости, першенья, царапанья в горле; кашель вначале сухой, в дальнейшем сопровождается отхаркиваньем мокроты; голос хриплый, грубый или совсем беззвучный.
Иногда — боль при глотании, головная боль и повышение температуры. Лечение состоит в устранении причин заболевания. Для полного покоя гортани больному рекомендуют в течение 5-7 дней не разговаривать. Из пищи исключают острые приправы, пряности.
Запрещается курить, употреблять спиртные напитки.
Хронический ларингит развивается как следствие повторяющегося острого ларингита или длительных воспалительных процессов в носу, придаточных пазухах, глотке. При хроническом ларингите больные жалуются на хрипоту, быструю утомляемость голоса, ощущение саднения, першения в горле с постоянным покашливанием.
У маленьких детей ларингит особенно опасен, т. к. он способствует затруднению дыхания из-за сужения гортани.
Лечение
В лечении острого ларингита главная задача — устранение причин, вызвавших заболевание. Для полного покоя гортани в течение 5-7 дней больному не рекомендуется разговаривать. Необходимо также исключить из пищи острые приправы, пряности.
Запрещается курение, употребление спиртных напитков. Из лечебных процедур полезны тёплое питье, полоскание горла, тёплые ингаляции, рекомендованными врачом средствами, тепло на шею (повязка или согревающий компресс).
Врачом может быть назначено также и медикаментозное лечение.
Больным с хроническим ларингитом необходимо обследоваться у врача. В зависимости от характера воспалительного процесса врач назначает соответствующее лечение: ингаляции, смазывание гортани, различные физиотерапевтические процедуры, а при необходимости и медикаментозное, и даже хирургическое лечение.
Для предупреждения развития хронического ларингита прежде всего необходимо своевременное лечение острого ларингита, а также других катаров верхних дыхательных путей (заболеваний носа, придаточных пазух и др.), которые могут осложниться воспалением гортани. Следует придерживаться и рационального ого режима.
В профилактике как острого, так и хронического ларингита важное значение имеет регулярное занятие физической культурой и спортом, одним словом, закаливание организма и как можно с более раннего возраста.
Симптомы, похожие на Охриплость:
- Севший голос
- Осиплость голоса
- Потеря голоса
Осиплость голоса – невозможность звучно говорить. Чаще всего бывает при заболеваниях гортани. Охриплост ь, как правило, вызывается раздражением или повреждением ых связок. Голосовые связки расположены в гортани между глоткой и трахеей, с их помощью получается звук. Гортань — орган в форме трубы в области шеи.
Мы используем гортань, когда мы дышим, говорим, глотаем. Ее наружная стена защищена хрящем в области передней части шеи, это называется Адамово яблоко. Голосовые связки — две группы мышц, которые расположены в форме V внутри гортани.
Охриплость может быть вызвана целым рядом условий. Наиболее распространенной причиной хрипоты является воспаление ых связок от вирусной инфекции.
Охриплость также может быть вызвана бактериальной инфекцией, чрезмерным использованием голоса (например, с криком и пением), вдыханием раздражителей (курение и т.д.), хроническим синуситом, выбросом кислоты из желудка, туберкулезом, сифилисом и Раком гортани.
Препараты от кашля иногда используются для профилактики рецидивов раздражения ых связок от кашля. Охриплость, которая сохраняется на срок более 2 недель должна быть оценена врачом.
Заболевания, при которых может появиться Охриплость
• Туберкулез
• После удаления дыхательные трубки для вентилятора • Бактериальный Ларингит • Рак, который распространился на гортань • Чрезмерная (крики, пение и т.д.)
• Вирусный ларингит
Примеры лекарственных средств от Охриплости
хлорфенирамин и гидрокодон, Tussionex
Что делать при возникновении охриплости?
Если сиплый голос появился внезапно на фоне ОРВИ, скорее всего это острый ларингит. В такой ситуации имеет смысл использование на вдохе спреев биопарокс, каметон и других препаратов со смягчающими компонентами (ментол, шалфей).
Очень важно делать впрыскивание в момент глубокого вдоха. Полоскание горла в случаях, когда голос сиплый, а горло не болит — абсолютно бесполезно.
Очень важно соблюдать ой покой (не разговаривать без надобности, не шептать и не кричать), отказаться от курения и от острой, кислой и горячей пищи.
Многие при первых симптомах простуды начинают активно пить горячее молоко с медом или горячий чай с лимоном. Все, чего вы добьетесь этими процедурами – это ожог слизистой глотки и усиление раздражения слизистой оболочки лимонной кислотой.
К каким врачам обратиться при продолжительной охриплости?
Отоларинголог (ЛОР, фониатр)
Каковы возможные причины потери голоса?

Потеря звучности голоса – патологический симптом, указывающий на развитие заболеваний в той или иной степени затрагивающих ые связки, трахею, гортань и другие отделы звукообразующего аппарата.
Ограниченная способность связок сокращаться и вибрировать со временем может привести к афонии.
Каковы причины потери голоса? Расстройства ой функции – весомая причина для обращения за помощью к фониатру.
С частичным отсутствием фонации сталкиваются многие люди в период развития острых инфекционных заболеваний.
Отек слизистой гортани и ых связок препятствуют нормальному голосообразованию, вследствие чего человек может говорить, но только шепотом.
Этиология афонии
Охриплость голоса – первый симптом, указывающий на появление нарушений в работе голосообразующего аппарата. Условно все причины развития афонии можно разделить на две категории:
- органические – стойкие патологические изменения структуры органов, принимающих участие в образовании голоса;
- функциональные – временные изменения в гортани, которые в 90% случаев обусловлены психогенными причинами.
Афония или потеря голоса – медико-социальная проблема, с которой сталкиваются многие люди. Нарушению ой функции больше подвержены лица голосоречевых профессий: лекторы, актеры, телеведущие, экскурсоводы, учителя, певцы и т.д.
Непомерные речевые нагрузки негативно влияют на состояние ых связок, вследствие чего происходит их воспаление.
Согласно статистике, дисфонией (нарушением голоса) страдают 56% педагогов, 23% детей в пубертатный период развития и более 47% певцов.
https://www.youtube.com/watch?v=Ic7N-xqy_TM
Каковы основные причины потери голоса?
Спровоцировать ые расстройства могут не только перенапряжение связок или септическое воспаление гортани, но и психические расстройства.
Доказано, что патология значительно чаще встречается именно у женщин из-за повышенной лабильности психики. Эмоциональность и впечатлительность создают избыточную нагрузку на нервную систему. Это может привести к нарушению иннервации мышц гортани и, как следствие, развитию дисфонии.
Инфекционные заболевания
Потеря голоса – один из признаков развития острого воспаления в дыхательных путях, в частности гортаноглотке. Несвоевременное лечение инфекции способствует вовлечению в патологические процессы органов, входящих в состав звукообразующего аппарата. Отек слизистых гортани, ых складок, трахеи и мягкого неба – одна из ключевых причин осиплости голоса и потери звучности.
К числу инфекционных патологий, провоцирующих афонию, относят:
- эпиглоттит;
- ларингит;
- трахеит;
- фарингит;
- острый бронхит;
- ларинготрахеит;
- грипп;
- простуду;
- тонзиллит.
Потеря голоса при простуде обусловлена воспалением сразу нескольких отделов звукообразующего аппарата – носовой полости, глотки, трахеи и мягкого неба. При неадекватной терапии простудного заболевания инфекция опускает в нижние воздухоносные пути и затрагивает гортань с ыми связками.
Повышенная температура, недомогание, першение в горле, осиплость и снижение тембра голоса – типичные проявления ОРВИ.
Новообразования в гортани
Доброкачественные и злокачественные опухоли – одна из вероятных причин возникновения ых расстройств. Если новообразования локализуются непосредственно в гортани или на ых связках, пациент жалуется на хриплость и потерю звучности голоса, которая не сопровождается болями в горле или гипертермией. Какие виды доброкачественных и злокачественных опухолей могут привести к развитию дисфонии?
- полипы;
- фибромы;
- ангиомы;
- кисты;
- липомы;
- папилломы;
- хондромы.
Новообразования в гортани в 3 раза чаще встречаются у людей, работающих на вредных производствах с никелем, серной кислотой, асбестом и т.д.
Стоит отметить, что даже доброкачественные опухоли склонны к малигнизации, т.е. озлокачествлению. Если симптомы дисфонии не проходят в течение 3 суток, стоит обратиться за помощью к фониатру.
Отравление
Очень часто ые расстройства возникают в результате отравления организма ядовитыми веществами. Пары токсических веществ вызывают раздражение слизистой, что может привести к развитию аллергического отека и, как следствие, ым нарушениям. Спровоцировать развитие дисфонии может отравление:
- фтором – вызывает сухой кашель, покраснение конъюнктивы глаз, слезотечение, судороги и воспаление слизистой гортаноглотки;
- аммиаком – провоцирует отек трахеи, бронхов, слизистой носовой полости, что приводит к появлению болей за грудиной, охриплости голоса и саднению в горле;
- хлором – вызывает спазм ой щели, вследствие чего появляется лающий кашель, осиплость голоса, отек бронхов.
Отравление бытовой химией может привести к аллергическим реакциям и отеку Квинке, который предшествует стенозу гортани и асфиксии. Токсические вещества содержатся во многих абразивных средствах, предназначенных для чистки раковин, кафеля, ванн и т.д. Перед их применением рекомендуется надевать респираторы, препятствующие проникновению летучих химикатов в органы дыхания.
Травмы гортани
Травмы гортани – распространенная причина ых расстройств, которая чаще всего встречается у детей. По происхождению все виды травм дыхательных путей разделяют на две большие категории:
- внутренние – изолированные повреждения тканей гортани;
- наружные – травмы, которые очень часто сопровождаются повреждением близко расположенных к гортани анатомических структур.
Проглатывание рыбных косточек, осколков стекла и игрушек – одна из самых распространенных причин возникновения ых расстройств у детей. Травмы гортани у взрослых зачастую возникают во время медицинских манипуляций:
- бужирование пищевода;
- бронхоскопия;
- интубация трахеи;
- трахеостомия;
- эндоскопическая биопсия.
Значительно реже афония возникает вследствие резкого повышения давления в гортани на фоне удушливого кашля. Как правило, травмы появляются при воздействии провоцирующих факторов: гастроэзофагеальный рефлюкс, перенапряжение ых связок, нарушенная микроциркуляция крови в ЛОР-органах.
Паралич гортани
Паралич гортани – патологическое состояние, при котором отсутствует возможность произвольного движения мышцами, расположенными в гортани. Расстройство возникает в результате нарушения иннервации органов дыхания и гладкой мускулатуры. Чаще всего к развитию афонии приводят:
- миопатический паралич – дегенеративное изменение структуры мышц гортани, связанное с воспалением дыхательных путей (ларингит, тиф, дифтерия);
- нейропатический паралич – нарушение деятельности периферических нервов, которое связано с поражением блуждающих нервов или ЦНС (полиомиелит, клещевой энцефалит);
- функциональный паралич – дезорганизация работы нервов гортани, связанная с истерией и воздействием психогенных факторов.
Типичными клиническими проявлениями паралича гортани является охриплость или полная потеря голоса.
Патологии не вызывают болевых ощущений в области горла, поэтому пациенты не торопятся обращаться к специалистам. Однако миопатический и нейропатический парезы требуют адекватного и своевременного лечения. Игнорирование проблемы влечет за собой расстройство не только ой функции, но и работы всей нервной системы.
Гусейнова Ирада
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Нарушения голоса

Нарушения голоса – группа ых расстройств, характеризующихся частичным или полным отсутствием фонации. Нарушения голоса чаще встречаются у лиц голосоречевых профессий (преподавателей, лекторов, актеров, певцов и др.
), испытывающих большую речевую нагрузку, у подростков в пубертатном периоде, детей и взрослых с различной речевой патологией (ринолалией, дизартрией, алалией, заиканием, афазией). Так, нарушениями голоса страдают около 60% педагогов, 6-24% подростков в период мутации и 41% детей с речевыми проблемами.
В свою очередь, нарушения голоса препятствуют полноценному развитию речи и коммуникации, ухудшают нервно-психическое состояние, накладывают ограничения на выбор профессии.
Нарушения голоса являются медико-социальной проблемой, поэтому изучаются медицинскими и педагогическими дисциплинами – отоларингологией (и ее узкоспециализированным разделом — фониатрией), неврологией, психиатрией, логопедией (и ее узкоспециализированным направлением — фонопедией).
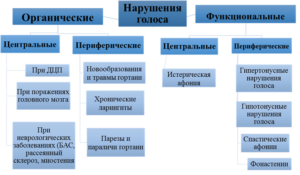
Классификация нарушений голоса
По степени расстройства фонации выделяют дисфонию (частичное нарушение силы, высоты и тембра голоса) и афонию (отсутствие голоса). При дисфонии голос становится глухим, хриплым, сиплым, немодулированным, срывающимся, быстроиссякающим, иногда – назализованным. Афония характеризуется полным отсутствием звука голоса и возможностью говорить лишь шепотом.
По причинам и механизмам фонационных расстройств различают:
1. Функциональные нарушения голоса
- центральные (психогенная афония или истерический мутизм)
- периферические (фонастения, гипотонусная и гипертонусная дисфония или афония, патологическая мутация)
2. Органические нарушения голоса
- центральные (дисфония и афония при дизартрии и анартрии)
- периферические (дисфония и афония при заболеваниях гортани; ринофония).
Центральные органические нарушения голоса связаны с параличами и парезами ых связок, обусловленными поражением ствола или коры головного мозга, проводящих нервных путей. Центральные органические нарушения голоса встречаются у детей с детским церебральным параличом.
Причинами периферических органических нарушений голоса выступают различные воспалительные заболевания или анатомические изменения ого аппарата.
В их числе – хронические ларингиты, ожоги и травмы гортани, периферические парезы и параличи (при поражении возвратного нерва), «певческие узелки», опухоли (папилломатоз) гортани, послеоперационные рубцы и стенозы гортани, состояние после резекции гортани или ларингэктомии.
При функциональных нарушениях голоса деятельность ого аппарата нарушается при отсутствии органических повреждений. Центральные функциональные нарушения голоса (психогенная афония) является следствием острой психотравмирующей ситуации. Чаще возникает у женщин, склонных к невротическим реакциям.Периферические функциональные нарушения голоса по типу фонастении могут быть вызваны чрезмерными ыми нагрузками, несоблюдением ого режима при респираторных заболеваниях.
Патологическая мутация голоса у подростков может быть обусловлена эндокринными нарушениями, ранним курением, перегрузкой ого аппарата в этот период.
К гипотонусной дисфонии и афонии чаще всего приводит двусторонний миопатический парез (парез внутренних мышц гортани), вызванный ОРВИ, дифтерией, гриппом, сильным напряжением голоса. Развитие гипертонусной (спастической) дисфонии и афонии, как правило, связано с чрезмерным форсирование голоса.
Симптомы органических нарушений голоса
Нарушения голоса при хронических ларингитах обусловлены поражением нервно-мышечного аппарата гортани и несмыканием ых складок. Дефект голоса выражается утратой нормального звучания, сильной утомляемостью, иногда — невозможностью выполнения ой нагрузки. Характерны неприятные субъективные ощущения в горле – царапанье, першение, саднение, ощущение «комка», боль, давление.
В случае периферических параличей и парезов гортани голос может отсутствовать совсем или иметь хриплое звучание. Нарушение голоса сопровождается сильным речевым утомлением, рефлекторным кашлем, поперхиванием, расстройством дыхания. Дискоординация фонации и дыхания значительно утяжеляет дефект.
Нарушения голоса, связанные с доброкачественными и злокачественными опухолями гортани развиваются постепенно, по мере роста образований. После любого, даже щадящего оперативного вмешательства на гортани возникают преходящие ые нарушения. При удалении гортани человек полностью лишается голоса; при этом резко нарушается функция дыхания, поскольку происходит разобщение трахеи и глотки.
При центральных парезах и параличах гортани, наблюдаемых при дизартрии и анартрии, голос становится слабым, тихим, прерывистым, глухим, монотонным, нередко – с назальным оттенком.
Органические нарушения голоса, возникшие у ребенка раннего возраста, сопровождаются отставанием в речевом развитии, задержкой накопления словаря и развития грамматических структур, нарушением звукопроизношения, трудностями коммуникации и ограничением социальных контактов. Нарушения голоса, развившиеся во взрослом возрасте, могут обусловливать профессиональную непригодность.
Будучи периферическим функциональным нарушением голоса, фонастения является профессиональным «заболеванием» лиц голосоречевых профессий.
К проявлениям фонастении относятся невозможность произвольно регулировать звучание голоса, (усиливать или ослаблять), прерывание (осечки) и быстрая утомляемость голоса, охриплость. В остром периоде фонастении голос может пропадать совсем.
В большинстве случаев фонастения не требует лечения; голос восстанавливается самостоятельно после периода отдыха.
При гипотонусной дисфонии вследствие пареза внутренних мышц гортани развивается несмыкание ых складок, что проявляется осиплостью голоса, ым утомлением, болями в мышцах шеи и затылка; в тяжелых случаях возможна только шепотная речь. При гипертонусной дисфонии, обусловленной тоническим спазмом гортанных мышц, голос искажается, становится глухим, грубым; при афонии – не возникает совсем.Патологическая мутация может выражаться в сохранении высокого звучания голоса после истечения пубертатного периода, неустойчивости голоса (чередовании низких и высоких тонов), дисфоничном звучании и т. д.
Функциональное нарушение голоса центрального характера (истерический мутизм, психогенная афония) характеризуется полной одномоментной потерей голоса, невозможностью шепотной речи, но при этом сохранным звучным смехом и кашлем. Важным дифференциальным признаком является изменчивость формы несмыкания ых складок. Течение психогенного нарушения голоса длительное, возможны неоднократные рецидивы после восстановления голоса.
Диагностика нарушений голоса
Установление причин нарушений голоса проводится отоларингологом, фониатром, неврологом; исследование основных характеристик голоса – логопедом.
Для выявления анатомических или воспалительных изменений ого аппарата выполняется ларингоскопия; с целью оценки функции ых складок — стробоскопия. В диагностике опухолевых поражений незаменимы рентгенография и МСКТ гортани.
Для получения сведений о функции мышц гортани проводится электромиография. С помощью электроглоттографии оцениваются изменения ого аппарата в динамике.
Логопедическое обследование включает оценку анамнеза, жалоб, особенностей голоса, характера голосообразования и ой атаки, физиологического и фонационного дыхания, темпо-ритмических и интонационных характеристик речи; определение времени максимальной фонации.
Коррекция нарушений голоса
лечебной работы при различных нарушениях голоса зависит от причин и характера расстройства фонации. Так, при функциональных нарушениях голоса решающее значение придается общеукрепляющему лечению, массажу передней поверхности шеи, ЛФК, физиотерапии, соблюдению ого режима.
При органических нарушениях голоса проводится общая и местная медикаментозная терапия (эндоларингеальное введение лекарственных препаратов, ингаляции), по показаниям – хирургическое лечение ЛОР-патологии (удалении избыточной ткани ых складок, резекция гортани, ларингэктомия и др.).
Логопедическую работу по восстановлению нарушений голоса следует начинать как можно раньше, чтобы предупредить фиксацию патологической голосоподачи, добиться лучших результатов, предотвратить развитие невротических реакций на дефект.
Основные направления коррекционной работы включают психотерапию, коррекцию дыхания, развитие координации фонации и артикуляции, автоматизацию достигнутых навыков и введение голоса в свободное речевое общение.На логопедических занятиях по коррекции дисфонии используется дыхательная и артикуляционная гимнастика, фонопедические упражнения. У больных после экстирпации гортани проводится работа над формированием пищеводного голоса.
Восстановленным считается громкий голос при правильном речевом дыхании, отсутствии утомляемости и неприятных субъективных ощущений. Примерные сроки логопедической работы при нарушениях голоса составляю 2-4 месяца.
Прогноз и профилактика нарушений голоса
Эффективность коррекции нарушений голоса во многом зависит от их причины, сроков начала лечения и логопедических занятий.
При грубых анатомических изменениях ого аппарата и центральных параличах обычно удается достичь лишь той или иной степени улучшения.
Нарушения голоса функционального характера, как правило, устраняются полностью, однако при несоблюдении рекомендаций логопеда возможны рецидивы. Важное значение в успехе коррекции нарушений голоса принадлежит организованности и настойчивости пациента.
С целью предупреждения нарушений голоса необходимо воспитание правильных ых привычек (не форсировать голос), профилактика простудных заболеваний, отказ от курения и алкоголя, приема чрезмерно охлажденной и горячей пищи.
Лица голосоречевых профессий должны владеть навыками диафрагмального дыхания и правильной голосоподачи. Любую, даже самую малую, простуду недопустимо переносить на ногах; в период болезни следует соблюдать щадящий ой режим.
Нарушение голоса

Регион:Минсквыбрать другой регион
ФорумПервая помощь
Голос представляет собой совокупность разнообразных звуков, которые возникают вследствие колебаний эластичных ых складок. Основной источник звука человеческого голоса — это гортань с расположенными в ней ыми складками.
К основным характеристикам звука относят высоту (это субъективное восприятие уха частоты колебаний) и тембр, или окраску звука (отражает главный акустический состав звуков, зависящий от частоты, силы колебаний).
Нарушения голоса представляют собой отсутствие либо расстройство фонации в результате патологического изменения ого аппарата.
Сюда можно отнести афонию— полное отсутствие голоса, и дисфонию — частичное нарушение силы, высоты и тембра. Нарушения голоса, в свою очередь, подразделяются на периферические и центральные, и каждое из них может быть как органическим, так и функциональным.
Признаки
- утомляемость голоса;
- снижение мышечного тонуса ых складок;
- снижение силы голоса;
- охриплость;
- болевые ощущения в области гортани, шеи;
- утомляемость голоса;
- «утечка» воздуха;
- желание откашляться;
- периодические спазмы;
- голос монотонный и низкий;
- охриплость;
- голос резкий, напряженный и громкий;
- нарушения сна;
- изменение силы и звучности голоса;
- раздражительность;
- сохраненные громкий кашель и смех;
- у певцов — страх перед выступлением.
При каких заболеваниях возникает
- ая нагрузка во время болезни,
- перенапряжение мышц ых складок,
- бронхиты,
- ОРЗ,
- трахеиты,
- вегетососудистая дистония,
- авитаминозы,
- гормональные дисфункции,
- хронические заболевания внутренних органов,
- стрессовые ситуации,
- психотравма,
- частое использование жесткой атаки голоса,
- стрессовые перегрузки,
- острый профессиональный ларингит,
- профессиональные трахеиты,
- монохордит,
- перенапряжение ого аппарата,
- хронический профессиональный ларингит,
- нарушение подвижности гортани,
- нарушения иннервации,
- парезы мышц гортани,
- нейрогенные парезы и параличи,
- доброкачественные образования,
- рубцовые стенозы гортани вследствие травм, ожогов, операций,
- «узелки певцов» ложные и истинные,
- кисты,
- фибромы,
- папилломы.
К каким врачам необходимо обратиться
- ЛОР;
- онколог;
- психиатр;
- невролог.
Выберите беспокоящие вас симптомы, ответьте на вопросы. Выясните, насколько серьезна ваша проблема и нужно ли обращаться к врачу.
Начать диагностику
